82. Где и как нужно выслушивать грудную и брюшную аорту? Нормальная аускультативная картина. Аускультативная картина
198. Диагностировать на фантоме по аускультативной картине порок сердца.
Приобретённые пороки сердца.
К приобретённым порокам сердца относят патологию клапанного аппарата, возникающую в результате какого-либо острого или хронического заболевания и ведущую к нарушению функции клапанов. Поражения могут быть представлены сужением (стенозом) и/или недостаточностью клапана.
1. Стеноз митрального клапана – сужение левого атриовентрикулярного отверстия, препятствующее нормальному току крови из левого предсердия в левый желудочек. Аускультативные признаки:
а) Характерный признак стеноза митрального отверстия — усиленный («хлопающий») I тон. Он возникает из-за колебаний упругих (уплотнённых) створок митрального клапана в момент их закрытия. Однако при выраженных фиброзных изменениях, кальцинозе створок, их деформации усиление I тона может исчезать в результате ограничения подвижности створок.
б) «Щелчок» (тон) открытия митрального клапана легче выслушать при помощи фонендоскопа также в проекции митрального отверстия. Следует помнить, что чем раньше в диастолу появляется тон открытия митрального клапана, тем более выражен стеноз митрального отверстия. Тон открытия митрального клапана отсутствует при выраженном фиброзе и кальцинозе створок митрального клапана.
в) При наличии лёгочной гипертензии выслушивается акцент II тона над лёгочной артерией.
г) Усиленный I тон, усиленный II тон и тон открытия митрального клапана образуют ритм «перепела» — патогномоничный аускультативный признак стеноза митрального отверстия.
д) Диастолический шум в проекции митрального клапана и на верхушке сердца можно лучше выслушать при помощи стетоскопа в положении пациента на левом боку при задержке дыхания в фазе выдоха. Шум низкочастотный, имеет убывающий характер. Следует помнить, что диастолический шум усиливается после физической нагрузки. Чем он продолжительнее, тем более выражен стеноз. Однако шум может укорачиваться и даже отсутствовать при низком сердечном выбросе. Незначительный стеноз митрального отверстия также может характеризоваться отсутствием этого шума (что бывает крайне редко). Диастолический шум возникает сразу после тона открытия митрального клапана (в протодиастоле) и обычно указывает на значительный градиент давления, тогда как пресистолический шум, выявляемый при синусовом ритме, обычно характерен для меньшей выраженности митрального стеноза.
е) Диастолический шум недостаточности клапана лёгочной артерии (шум
Грэхэма-Стилла) имеет высокочастотный убывающий характер, выслушивается во II межреберье слева от грудины и возникает вследствие расширения фиброзного кольца только при развитии выраженной лёгочной гипертензии. Шум проводится во II—III межреберье слева от грудины. Он может исчезать (полностью или частично) при уменьшении лёгочной гипертензии (вследствие развития недостаточности трёхстворчатого клапана) и устранении стеноза митрального отверстия хирургическим путём.
ж) Систолический «клик» (короткий высокочастотный звук) во II межреберье I слева от грудины иногда выслушивается при выраженной лёгочной гипертензии и расширении ствола лёгочной артерии.
2. Недостаточность митрального клапана – несмыкание (или неполное смыкание) створок левого атриовентрикулярного отверстия, приводящее к патологическому забросу крови (регургитации) в левое предсердие из левого желудочка во время систолы. Аускультативные признаки:
а) Основной признак недостаточности митрального клапана — систолический шум. Он голосистолический (на протяжении всей систолы) и захватывает I и II тоны сердца. Шум максимально выражен на верхушке сердца, может иррадиировать влево в подмышечную область при поражении передней створки и вверх вдоль грудины при поражении задней створки. Шум усиливается при увеличении постнагрузки (изометрическое напряжение рук).
б) I тон обычно ослаблен (трудно оценить при выраженном систолическом шуме).
в) II тон не изменён, если нет выраженной лёгочной гипертензии. При значительном укорочении времени выброса левого желудочка возникает парадоксальное расщепление II тона (на аортальный и лёгочный компоненты).
г) Дополнительно выслушивается патологический III тон в диастолу, возникающий при внезапном натяжении сосочковых мышц, сухожильных нитей и створок. Его (вместе с ослабленным I тоном) считают важным аускультативным признаком выраженной недостаточности митрального клапана.
д) При возникновении лёгочной гипертензии выслушивают акцент II тона над лёгочным стволом во II межреберье слева от грудины.
3. Пролапс митрального клапана (синдром Барлоу) – патологическое прогибание, смещение створок клапана (одной или обеих) в полость левого предсердия во время систолы. Аускультативные признаки:
а) Основной аускультативный признак пролапса митрального клапана — короткий среднесистолический высокочастотный «клик» (патогномоничен). Он появляется в результате провисания створок митрального клапана в систолу в полость левого предсердия и их резкого натяжения.
б) За систолическим «кликом» может следовать средне- или высокочастотный поздний систолический шум, лучше выслушиваемый на верхушке сердца.
в) В положении лёжа «клик» возникает позднее, шум короткий. В положении стоя «клик» возникает раньше, а шум длиннее. В положении на корточках «клик» возникает позднее, а шум короче (могут даже исчезать).
4. Стеноз аортального клапана – сужение устья аорты, препятствующее нормальному току крови из левого желудочка в аорту. Аускультативные признаки:
а) Выслушивают грубый скребущий систолический шум, который появляется вскоре после 1 тона, с максимальной интенсивностью во II межреберье справа и иррадиацией на сонные артерии (лучше выслушивается в горизонтальном положении и при повороте на правый бок). У части больных шум лучше выслушивается в области правого грудиноключичного сочленения. Иногда, особенно у пожилых больных, систолический шум проводится (иррадиирует) к верхушке сердца (в 10% случаев). При сердечной недостаточности и уменьшении ударного объёма интенсивность шума может уменьшаться. У пожилых людей систолический шум иногда может быть мягким и выслушиваться только на верхушке сердца.
б) II тон ослаблен или отсутствует совсем из-за низкого сердечного выброса и/или сращения створок клапана.
в) Выявляют парадоксальное расщепление II тона: аортальный компонент II тона из-за удлинения систолы левого желудочка возникает позже лёгочного компонента II тона (в норме соотношение обратное, так как сначала закрывается аортальный клапан, затем — лёгочный).
г) Нередко выслушивают диастолический шум сопутствующей недостаточности аортального клапана.
д) У молодых людей регистрируют систолический «клик», исчезающий с увеличением выраженности стеноза («клик» обусловлен ударом струи крови о стенку аорты при сокращении левого желудочка из-за высокого давления струи).
5. Недостаточность аортального клапана – несмыкание створок аортального клапана, приводящее к забросу крови (регургитации) из аорты в левый желудочек во время диастолы. Аускультативные признаки:
а) Основной аускультативный признак недостаточности аортального клапана — диастолический шум. Он возникает сразу после II тона, имеет убывающий характер, выслушивается с помощью фонендоскопа вдоль левого края грудины преимущественно в вертикальном положении больного (при задержке дыхания в фазе выдоха). Диастолический шум при недостаточности аортального клапана усиливается при изометрической нагрузке (сжатие рук — усиление периферического сопротивления — усиление регургитации), лучше слышен при наклоне больного вперёд и глубоком выдохе, проводится по направлению к верхушке сердца. Распространение диастолического шума вдоль правого края грудины характерно для аневризмы аорты.
б) При выраженной недостаточности аортального клапана выслушивают мягкий низкочастотный среднедиастолический или пресистолический шум Остина-Флинта. Он возникает в результате смещения передней створки митрального клапана к задней створке регургитирующей струёй и возникновения относительного стеноза митрального отверстия.
в) I тон может быть ослаблен из-за близкого стояния створок митрального клапана относительно друг друга в диастолу при переполнении левого желудочка кровью (меньшее время для захлопывания митральных створок, меньшее расстояние для их «разбега»). Ослабление I тона сердца может быть выражено значительно (вплоть до его исчезновения), что приводит к неверному определению фаз сердечного цикла и неправильной оценке фазовости шума — систолический или диастолический.
г) II тон ослаблен или отсутствует полностью из-за несмыкания створок аортального клапана.
д) При выраженной недостаточности аортального клапана и дилатации левого желудочка на верхушке сердца можно выслушать также систолический шум, возникающий вследствие относительной недостаточности митрального клапана.
е) На основании сердца можно выявить мягкий, короткий, высокочастотный систолический шум, обусловленный ускорением кровотока и относительным сужением аортального отверстия.
6. Стеноз трикуспидального клапана – сужение правого предсердно-желудочкового отверстия, приводящее к увеличению диастолического градиента давления между правым предсердием и правым желудочком и затруднению наполнения правого желудочка. Аускультативные признаки:
а) При синусовом ритме можно обнаружить тон открытия трёхстворчатого клапана в диастолу в проекции трёхстворчатого клапана (аналог тона открытия митрального клапана при стенозе митрального отверстия).
б) Характерно усиление диастолического шума на вдохе. Шум выслушивают над мечевидным отростком.
в) Выявление аускультативных признаков стеноза правого предсердно-желудочкового отверстия затруднено, так как усиление I тона может маскироваться аналогичными аускультативными изменениями со стороны митрального клапана или фибрилляцией предсердий.
7. Недостаточность трёхстворчатого клапана – несмыкание створок трикуспидального клапана, приводящее к патологическому забросу крови во время систолы из правого желудочка в правое предсердие. Аускультативные признаки:
а) Основной аускультативный признак недостаточности трёхстворчатого клапана — систолический шум вдоль левого края грудины, усиливающийся на высоте вдоха (симптом Риверо—Карвалло). Шум обычно слабый, так как градиент давления между правыми предсердием и желудочком небольшой. Кроме того, систолический шум недостаточности трёхстворчатого клапана может маскироваться аускультативными изменениями, обусловленными другими пороками сердца.
б) При большом объёме крови, поступающей в правый желудочек во время диастолы, можно выслушать короткий диастолический шум вдоль левого края грудины.
в) I тон обычно ослаблен.
г) Громкость II тона зависит от выраженности лёгочной гипертензии.
8. Стеноз устья лёгочной артерии – сужение выносящего тракта правого желудочка в области клапана лёгочной артерии. Аускультативные признаки:
а) Основное аускультативное проявление стеноза лёгочной артерии — грубый систолический шум во II межреберье слева от грудины с иррадиацией под левую ключицу и в спину. При надклапанном стенозе шум иррадиирует в левую подмышечную область и спину. Продолжительность систолического шума и его пик коррелируют со степенью стеноза: при умеренном стенозе пик шума отмечают в середине систолы, а его окончание — до аортального компонента II тона; при выраженном стенозе систолический шум более поздний и продолжается после аортального компонента II тона; при надклапанном стенозе или периферическом стенозе ветвей лёгочной артерии имеется систолический или непрерывный шум с иррадиацией в лёгочные поля.
б) II тон при незначительном и умеренном клапанном стенозе лёгочной артерии не изменён или несколько ослаблен вследствие меньшего участия лёгочного компонента в его формировании. При выраженном стенозе и значительном увеличении давления в правом желудочке II тон может исчезать полностью. При инфундибулярном и надклапанном стенозах лёгочной артерии II тон не изменяется.
в) При клапанном стенозе лёгочной артерии во II межреберье слева от грудины выслушивается ранний систолический «клик» в момент максимального открытия створок клапана лёгочной артерии. Систолический «клик» усиливается при выдохе. При других уровнях стеноза (надклапанном, подклапанном) систолический «клик» не выслушивают.
9. Недостаточность клапана лёгочной артерии – несмыкание створок клапан лёгочной артерии во время диастолы, приводящее к патологическому забросу крови из ствола лёгочной артерии в правый желудочек. Аускультативные признаки:
а) При выраженной недостаточности основной аускультативный признак — высокочастотный диастолический шум вдоль левого края грудины (шум Грэхэма-Стилла), напоминающий диастолический шум при недостаточности аортального клапана. Основное отличие — отсутствие других признаков поражения аортального клапана (как визуальных, так и аускультативных).
б) При лёгочной гипертензии выслушивают усиление (акцент) II тона во II межреберье слева от грудины.
Врождённые пороки сердца – различные анатомические дефекты сердца и магистральных сосудов.
1. Дефект межпредсердной перегородки – наличие сообщения между левым и правым предсердиями, приводящее к патологическому сбросу крови (шунтированию) из одной камеры сердца в другую. Аускультативные признаки:
а) I тон сердца не изменён.
б) II тон расщеплён вследствие значительного отставания лёгочного компонента II тона в результате протекания большого объёма крови через правые отделы сердца (удлинение систолы правого желудочка). Это расщепление является фиксированным, т.е. не зависит от фаз дыхания.
в) Выслушивается систолический шум над лёгочной артерией в результате выброса правым желудочком увеличенного объёма крови.
г) При первичном ДМПП на верхушке сердца выслушивают также систолический шум относительной недостаточности митрального и трёхстворчатого клапанов.
д) Над трёхстворчатым клапаном может выслушиваться низкочастотный диастолический шум из-за увеличения кровотока через трёхстворчатый клапан.
е) При малых размерах дефекта аускультативных изменений не обнаруживают, поэтому обычно ДМПП диагностируют при появлении признаков лёгочной гипертензии.
ж) С увеличением сопротивления лёгочных сосудов и уменьшением сброса крови слева направо аускультативная картина изменяется. Усиливаются систолический шум над лёгочной артерией и лёгочный компонент II тона, оба компонента II тона могут сливаться. Кроме того, появляется диастолический шум недостаточности клапана лёгочной артерии.
2. Дефект межжелудочковой перегородки – наличие сообщения между левым и правым желудочками, приводящее к патологическому сбросу крови из одной камеры сердца в другую. Аускультативные признаки:
а) Наиболее характерный признак — грубый систолический шум вдоль левого края грудины с максимумом в III—IV межреберьях слева с иррадиацией в правую половину грудной клетки. Между громкостью систолического шума и размером ДМЖП чёткой корреляции нет — тонкая струя крови через маленький ДМЖП может сопровождаться громким шумом (справедливо высказывание «много шума из ничего»). ДМЖП больших размеров может вообще не сопровождаться шумом из-за уравнивания давления крови в левом и правом желудочках. Исчезновение шума при ДМЖП является признаком ухудшения состояния.
б) Кроме шума, при аускультации нередко выявляют расщепление II тона в результате удлинения систолы правого желудочка.
в) При наличии надгребневого ДМЖП обнаруживают диастолический шум сопутствующей недостаточности аортального клапана.
3. Триада Фалло – врождённый порок сердца, состоящий из трёх компонентов:
- стеноза лёгочной артерии
- ДМПП
- компенсаторной гипертрофии правого желудочка
4. Тетрада Фалло – врождённый порок сердца, характеризующийся наличием четырёх компонентов:
- стеноза лёгочной артерии
- большого, высокорасположенного ДМЖП
- декстропозиции аорты
- компенсаторной гипертрофии правого желудочка
5. Пентада Фалло – врождённый порок сердца, состоящий из пяти компонентов:
- стеноз лёгочной артерии
- большого, высокорасположенного ДМЖП
- ДМПП
- декстрапозиции аорты
- компенсаторной гипертрофии правого желудочка
6. Открытый артериальный проток – порок, характеризующийся незаращением сосуда между лёгочной артерии и аортой (боталлов проток), который функционирует во внутриутробном периоде и в норме закрывается после рождения. Аускультативные признаки:
а) Типичное аускультативное проявление открытого артериального протока — непрерывный систолодиастолический («машинный») шум из-за постоянного однонаправленного кровотока из аорты в лёгочную артерию. Этот шум высокочастотный, усиливается ко II тону, лучше выслушивается под левой ключицей и иррадиирует в спину.
б) Кроме того, может выслушиваться срёднедиастолический шум на верхушке сердца из-за увеличенного кровотока через левое предсердно- желудочковое отверстие.
в) Звучность II тона бывает трудно определить из-за громкого шума. При уравнивании давления в аорте и лёгочной артерии шум из непрерывного систолодиастолического превращается в систолический, а затем исчезает полностью. В этой ситуации начинает отчётливо выявляться акцент II тона над лёгочной артерией (признак развития лёгочной гипертензии).
7. Коарктация аорты – локальное сужение её просвета. Аускультативные признаки:
а) Характерен систолический шум в точке Боткина—Эрба, а также под левой ключицей, в межлопаточном пространстве и на сосудах шеи.
б) При развитых коллатералях выслушивают систолический шум над межрёберными артериями.
в) Выявляют акцент II тона над аортой из-за высокого АД.
г) При дальнейшем прогрессировании гемодинамических нарушений выслушивается непрерывный (систолодиастолический) шум.
8. Аномалия Эбштайна – расположение задней и перегородочной (септальной) створок трёхстворчатого клапана у верхушки правого желудочка, приводящее к увеличению полости правого предсердия и уменьшению полости правого желудочка. Аускультативные признаки:
а) Характерен систолический шум в III—IV межреберьях слева от грудины и на верхушке за счёт недостаточности трёхстворчатого клапана.
б) Иногда выслушивается диастолический шум сопутствующего относительного стеноза правого предсердно-желудочкового отверстия.
в) I тон сердца обычно расщеплён.
г) Возможно появление III и IV тонов сердца.
studfiles.net
82. Где и как нужно выслушивать грудную и брюшную аорту? Нормальная аускультативная картина
См вопрос 81
83. Перечислите и кратко охарактеризуйте инструментальные методы исследования сосудов
Так как пособие посвящено непосредственному исследованию сосудов, ограничимся лишь перечислением применяемых при этом основных инструментальных методов:
• измерение артериального давления,
• измерение венного давления (флеботонометрия),
• измерение центрального венного давления,
• сфигмография (графическая запись артериального пульса),
• флсбография (графическая запись венного пульса),
• реография,
• фоноангиография (графическая запись звуков, возникающих в кровеносных сосудах),
• ультразвуковое исследование, в том числе УЗДГ (ультразвуковая доплерография для определения скорости и направления кровотока),
• МРТ (магниторезонансная томография),
• рентгеноконтрастная ангиография.
84. Осмотр живота, задачи. Методика
Просим пациента оголить живот вплоть до лобковой кости. Исследование начинают с левой подвздошно-паховой области двумя толчкообразными движениями кисти рук, затем переходят на левую подвздошно- паховую область и таким образом пальпируют следующие симметричные участки: восходящую ободочную кишку, нисходящую, затем эпигастральную область, белую линию живота, надлобковую область и фланги живота.
Оцениваем: Живот средних размеров, не выступает над уровнем грудной клетки. Окружность на уровне пупка равна 80см. В эпигастральной области видна пульсация, кожа чистая, рубцов, кожных сыпей, участков пигментации и депигментации нет. Варикозных расширений вен нет, видимых выбуханий нет, очагов пульсации в других областях не наблюдается (если имеются пигментные пятна, то оцениваем его локализацию, размеры, выступают или нет над уровнем кожи, наличие изъязвлений). При поверхностной ориентировочной пальпации живот мягкий, безболезненный. Тонус брюшной стенки снижен, зон повышенной активной и пассивной резистентности нет.
85. Топография брюшной стенки. Проекция желудка и отделов кишечника на брюшную стенку
Желудок – в надчревной и пупочной (большая кривизна) областях.
В Надчревье – верхний изгиб 12-п.к, правый изгиб ободочной. В левой подреберной – селезёночный изгию толстой кишки. В пупочной области: петли тонкой кишки, большая кривизна жел-ка, поперечно-ободочная кишка. В правой боковой: восходящая ободочная, часть петель тонкой. В левой боковой: нисходящая ободочная, часть тонкой.
Подчревье: в лобковой области – петли тонкой кишки. В правой паховой – слепая кишка с червеобразным отростком; в левой – сигмовидная кишка.
86. Методика пальпации толстой кишки. Вклад отечественных ученых в разработку метода
Пальпация живота наряду с рентгенологическим исследованием является главным методом физического исследования при диагностике заболеваний органов брюшной полости. Этот метод, значение которого для клиники раньше других оценили французские врачи, в частности Гленар, разработан главным образом русскими терапевтами (В. П. Образцов, Н. Д. Стражеско и др.).
Следует подчеркнуть, что овладение методом пальпации и пользование ею в целях диагностики — задача трудная, требующая изучения этого метода и упражнения под опытным руководством. Данные пальпации необходимо контролировать рентгенологическим исследованием. В необходимых случаях результаты пальпации сопоставляют с данными лапаротомии, а иногда — с результатами секции. Пальпация ободочной кишки. Для пальпации восходящей и нисходящей частей ободочной (рис. 105) кишки применяется бимануальная пальпация: кисть левой руки подкладывают под левую, а затем правую половину поясницы, а пальцами правой руки, погруженной в брюшную полость до соприкосновения с левой рукой, скользят кнаружи перпендикулярно оси кишки (В. X. Василенко).
Пальпация поперечной части ободочной кишки (рис. 106) производится одной правой рукой сложенными и несколько согнутыми четырьмя пальцами или обеими руками (билатеральная пальпация). Так как положение со!оп 1гашуег8шп непостоянно, то, чтобы знать, где ее отыскивать, полезно перед прощупыванием определить посредством «перкуторной пальпации Образцова» положение нижней границы желудка и вести исследование, отступя книзу от нее на 2 — 3 см. Пальпация производится таким образом: положив правую руку или обе руки с согнутыми пальцами по бокам белой линии и отодвинув кожу несколько вверх, постепенно погружают руку, пользуясь расслаблением брюшного пресса во время выдоха, вплоть до соприкосновения с задней стенкой живота. Дойдя до задней стенки, скользят по ней книзу и в случае про-щупываемости кишки находят ее в виде расположенного дугообразно и поперечно цилиндра умеренной плотности, толщиной 2 — 2,5 см, легко перемещающегося вверх и вниз, но не урчащего и безболезненного. Если на указанном месте кишку не находят, то при помощи того же приема обследуют брюшную полость ниже и в боковых областях, изменив соответственным образом
положение пальпирующих рук. Поперечная ободочная кишка в норме прощупывается в 60 — 70% всех случаев.
Кроме указанных отрезков кишок, в редких случаях удается прощупать горизонтальные части ёиоёеш и кривизны ободочной кишки, а также какую-нибудь случайно попавшую в подвздошные впадины петлю тонких кишок. Вообще же тонкие кишки из-за глубокого расположения, большой подвижности и тонких стенок пальпации не поддаются, вследствие чего их нельзя прижать к задней стенке брюшной полости, без чего прощупать отрезок кишок в нормальном состоянии невозможно.
studfiles.net
Аускультация при пневмонии (воспалении легких)
Пневмония представляет собой заболевание, протекающее в виде воспаления легочной ткани. Болезнь бывает нескольких форм и видов, исходя из характера протекании, путей попадания возбудителя и его разновидности. При проведении диагностики болезни применяются разные методы, особое место среди которых занимает аускультация легких.

Почему развивается заболевание?
Пневмония считается распространенным заболеванием. Воспалительная патология развивается в результате поражения легочной ткани разными видами патогенной микрофлоры, опадающими гематогенным, бронхогенным и лимфогенным путем.
Основной причиной воспаления чаще всего выступает определенная бактерия, вызывающая бактериальную пневмонию. К наиболее распространенным видам патогенной микрофлоры относят:
- грибки;
- легионелла;
- микоплазмы;
- стафилококки;
- стрептококки;
- палочка Фридлендера;
- энтеробактерии;
- пневмококки;
- кишечные и гемофильные палочки;
- цитомегаловирус, парагриппа и другие.
Это далеко не весь перечень инфекционных агентов. Болезнь может появиться как у взрослых, так и детей, независимо от пола и возраста. Очень часто, воспаление легких диагностируется у новорожденных. Если организм ослаблен и ему недостаточно иммунной защиты, он не в силах бороться с патогенной микрофлорой, что вызывает поражение тканей легких. Также болезнь может возникнуть при травмировании грудного отдела, негативном влиянии токсинов, аллергиях и других сопутствующих факторах, которых очень много.

Риску развития пневмонии подвержены люди с:
- сердечной недостаточностью;
- бронхитом хронической формы;
- врожденными патологиями легких;
- ослабленной иммунной системой.
Также часто болеют пожилые. Риск появления болезни увеличивается при постоянном курении и употреблении алкоголя. Очень важно распознать болезнь и вовремя начать лечение. В этом помогает тщательная диагностика. Особое место в ней занимает при пневмонии аускультация.
Какие симптомы у воспаления?
Болезнь протекает в несколько этапов:
- Стадия прилива сопровождается усиленным наливанием сосудов кровью и фибринозной экссудации в альвеолах. Она длится от нескольких часов, около 12 и до 3 суток.
- На стадии кровеносного опеченения, ткань легких становится уплотненной, и схожа по своему строению с печенью. В экссудате альвеол наблюдается увеличение количества эритроцитов. Длиться этот процесс 1-3 суток.
- При стадии серого опеченения, наблюдается распадение эритроцитов и попадание лейкоцитов в альвеолы. Ее длительность 2-6 суток.
- На стадии разрешения, ткань легких начинает восстанавливаться.
В зависимости от формы болезни и ее вида, характер протекания может сильно отличаться. У некоторых вовсе отсутствуют симптомы.

В основном, к симптоматике воспаления легких относят:
- повышение температуры, жар и лихорадочное состояние;
- кашель и нарушение процесса дыхания;
- болезненные ощущения в грудном отделе;
- ломота в мышцах и суставах;
- головные боли.
Крупозная пневмония имеет свои симптомы, что позволяет отличить е от других видов. Она протекает при такой симптоматике:
- резкое и сильное повышение температуры;
- болезненные ощущения в области груди;
- появление отдышки;
- ощущение слабости и быстрая утомляемость;
- сухой кашель, сменяющийся мокрым с выделением «ржавой» мокроты;
- гиперемия и цианоз кожи, особенно в области носогубных складок;
- герпес в области подбородка и носа;
- трудное дыхание.
Опытный врач распознает крупозную пневмонию очень быстро, но при этом назначает тщательное исследование. Что касается очаговой пневмонии, то у нее тоже свои симптомы. Температура в пределах 38-39 градусов, мокрота гнойная, усиленное потоотделение, акроцианоз. Отдельное место в постановке диагноза занимает аускультация.
Как проявляются симптомы при аускультации?
При постановке диагноза, можно опираться на симптомы и чтобы окончальноего его установить, проводить ряд исследований. Что касается проявлений симптомов при прослушивании легких, то наблюдается такая аускультативная картина:
- прослушивание крепитации;
- влажные мелкопузырчатые хрипы.
Крепитация является процессом, который протекает в альвеолах. Когда присутствует крупозная пневмония, альвеолярные стенки смочены секретом, который вязкой консистенции. Это помогает при прослушивании определить наличие легкого треска при выполнении вдоха. Когда пациент старается откашляться, этот звук не проходит, что является отличием крепитации от хрипа.

Влажные хрипы слышны и при вдохе, особенно при высокой скорости потока воздуха. Они появляются в результате активно вырабатывающегося в бронхах вязкого экссудата, который имеет пузырчатую структуру. Когда через него проходит воздушный поток, пузырьки начинают лопаться, что хорошо слышно при прослушивании.
Крепитация присутствует на 1-3 стадии болезни протекания очаговой пневмонии, в влажные хрипы на четвертой. Благодаря звуку, издаваемому влажными хрипами, специалист определяет стадию болезни.
Аускультация при очаговой пневмонии, помогает определить, где находится очаг воспаления. При прослушивании наблюдается:
- жесткое дыхание;
- мелкопузырчастые хрипы
- среднепузырчасты6 хрипы;
- присутствие крепитации над очагом поражения легочной ткани.
Крепитация хорошо прослушивает над очагами поражения. Это обусловлено тем, что стенки альвеол слипаются, в результате их поражения, а на вдохе они раскрываются, что проявляется в виде щелчка.
Сухие хрипы присутствуют во время вдыхания, переходят в средне- и мелкопузырчатые хрипы. Это спровоцировано вязким экссудатом и процессом «схлопывания» пузырьков при проникновении воздуха.
Аускультация считается одним из методов, который позволяет диагностировать болезнь до сдачи анализов и прохождения дополнительных исследований.
Какие основные принципы аускультации?

Помогает определить очаг воспаления
Для того чтобы диагностировать процесс воспаления в тканях легких, при проведении аускультации выделяют определенные признаки. К ним относятся:
- в области пораженного участка прослушивается бронхиальная фония;
- при признаках бронхопневмонии, дыхание чаще всего бронхиальное или везикулобронхиальное, в сопровождении влажных и сухих хрипов;
- в начале развития болезни прослушивается крепитация, характерная для крупозной пневмонии;
- когда процесс воспаления переходит на плевру, прослушивается шуршащий шум плевры, а если есть плевральный выпот, то присутствует слабое дыхание;
- если болезнь протекает тяжело, при прослушивании сердца наблюдается тахикардия, которая более выражена над артерией легких.
При проведении аускультации, применяется фонендоскоп, с помощью которого можно распознать определенные признаки воспаления легких. К ним относятся:
- влажные хрипы мелкопузырчатого типа, скапливающиеся при экссудате в альвеолах и по характеру которых определяется вид пневмонии;
- если присутствуют разные виды хрипов, то вероятнее всего к пневмонии присоединился бронхит;
- если хрипы не прослушиваются, это говорит о том, что воспаление отсутствует.
Таким способом, можно определить, в каком месте у пациента может находится очаг воспаления. При выполнении аускультации, врач соблюдает определенную последовательность. Выслушивание начинается с верхней части легких. Тщательно выслушивается передняя поверхность грудного отдела. Затем выполняется переход на боковые части. На завершающем этапе диагностики прослушивается задняя часть поверхности грудного отдела.
Какие есть виды и этапы выполнения аускультации?
Аускультация может быть посредственной и непосредственной. В первом случае, она выполняется с применением стетоскопа или фонендоскопа, а во втором – при помощи прилаживания уха к грудному отделу.

Первый способ на много эффективнее и дает возможность прослушать все звуки, которые могут наблюдаться в легких. Также более точно определяются очаги воспаления. Такой способ позволяет прослушать пациентов, которые находятся в тяжелом состоянии, когда нет возможности приложить ухо для прослушивания. В связи с этим, посредственный метод аускультации, применяется на много чаще.
Перед тем, как провести такой вид исследования, врач некоторое время проводит в тишине, чтобы обострился слух. Далее выполняются такие этапы:
- На первом этапе, пациент дышит глубже, чем при обычном дыхании и старается делать это бесшумно. В этот момент можно провести сравнительную характеристику состояния обоих легких.
- На втором этапе тщательно прослушиваются подозрительные зоны, в которых может находиться очаг воспаления. При этом дыхание должно быть глубоким. На каждом участки делается 2-3 глубоких вдоха и выдоха.
- На завершающем этапе, легкие выслушиваются после покашливания. Мокрота может забивать отдельные бронхи, что приводит к отсутствию вентиляции, поэтому могут быть выявлены явные нарушения. После кашля вентиляция может нормализоваться. Также после него часто наблюдается крепитация
При проведении аускультации, делается предварительное заключение и проводится дополнительная диагностика, которая позволяет поставить окончательный правильный диагноз и подобрать лечения. Одно из самых распространенных заболеваний легких — пневмония. Аускультация является очень важным и эффективным методом при определении такой болезни.
Автор публикации: Ирина Ананченко
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!Похожие статьи
astmania.ru
151. Аускультативная картина митрального стеноза, характеристики шума
См вопрос 150
152. Недостаточность митрального клапана. Этиология. Нарушения гемодинамики, механизмы компенсации. Клинические симптомы. Изменения экг и фкг.
Митральный клапан находится между левым предсердием и левым желудочком. Он открывается в диастолу и через председно-желудочковое отверстие в левый желудочек через митральный клапан свободно поступает артериальная кровь правого предсердия. В систолу клапан закрывается под давлением крови при сокращении левого желудочка и препятствует обратному току крови из левого желудочка в левое предсердие. Клапан состоит из двух створок.
При инфекционных и других заболеваниях сердца створки клапана могут деформироваться, утолщаться. Тогда клапан закрывается не полностью, между створками остается отверстие и в результате клапан не может полностью препятствовать обратному току крови из левого предсердия в левый желудочек. Часть крови из левого желудочка сердца попадает обратно в левое предсердие. Сначала левое предсердие гипертрофируется, но в связи с тем, что его мышечный слой тонкий и не рассчитан на большие нагрузки, вскоре происходит декомпенсация и левое предсердие растягивается и увеличивается в размерах. Поскольку вся кровь из легких не успевает откачиваться, возникает повышение давления в сосудах легких. Одновременно из-за большого притока крови в фазу диастолы в левый желудочек сердца, он так же гипертрофируется, но с течением времени его компенсаторные возможности так же иссякают и возникает недостаточность функции левого желудочка. В конечном итоге повышается нагрузка на правые отделы сердца и возникает застой в большом круге кровообращения.
Пока сердце компенсирует недостаточность работы митрального клапана, у пациента нет никаких жалоб даже при больших физических нагрузках. С течением времени появляются одышка при нагрузке, потом в покое, приступы сердечной астмы (сухой кашель с небольшим количеством мокроты, иногда кровохарканье). Боли в области сердца разнообразного характера и не всегда зависят от физической нагрузки. Набухают вены на шее, ногти на руках и ногах приобретают голубоватую окраску, возникают отеки на ногах. Очень часто митральная недостаточность осложняется мерцательной аритмией.
Митральная недостаточность - Диагностика
При выслушивании обнаруживают систолический шум на верхушке сердца. На электрокардиограмме находят увеличение левого предсердия и левого желудочка. На рентгенограмме имеется увеличение левых отделов сердца. Часто для уточнения диагноза производят рентгенографическое исследование с контрастированным пищеводом. При эхокардиографии выявляются деформированные створки митрального клапана, обратный ток крови из левого желудочка в левое предсердие, увеличение размеров левого предсердия и левого желудочка.
153. Недостаточность аортального клапана. Этиология. Нарушения гемодинамики, механизмы компенсации. Клинические симптомы. Изменения фкг.
Самый большой сосуд организма человека аорта выходит из левого желудочка сердца. Она несет артериальную кровь из сердца под большим давлением, обеспеченным сокращением мощной мышцы левого желудочка. Потом по системам крупных и мелких артерий и артериол богатая кислородом кровь достигает каждой клетки тела. В фазу систолы сердце закачивает кровь в аорту и для того, чтобы при расслаблении желудочка, в фазу диастолы, когда давление в левом желудочке падает, кровь не возвращалась в полость желудочка, на входе в аорту находится аортальный клапан. Он состоит из трех полулунных створок.
При различных поражениях клапана аорты створки могут сморщиваться, утолщаться, и отверстие из левого желудочка в аорту не закрывается полностью. Происходит обратный ток крови из аорты в желудочек – возникает недостаточность аортального клапана. Дополнительный объем крови, поступающий в левый желудочек, заставляет мышцу желудочка работать с большей силой. Эта мышца гипертрофируется, утолщается. Мощный левый желудочек довольно долго может компенсировать это состояние. Однако с течением времени мышца растягивается, сила сокращения падает и возникает сердечная недостаточность.
Пациенты долго не предъявляют жалоб. Потом появляются сердцебиения, одышка. Боли в области сердца носят обычно сжимающий характер. Из-за ухудшения кровоснабжения мозга у больного могут быть головокружения, обмороки. С момента появления жалоб больные с аортальной недостаточностью без хирургического лечения живут 3-5 лет. У больного обычно бледная кожа. При декомпенсации цвет кожи приобретает пепельный оттенок. На шее может быть заметна пульсация сонных артерий. Она называется «пляска каротид» Может появиться симптом Мюссе – ритмичное покачивание головой синхронно с пульсом.
Аортальная недостаточность - Диагностика
При выслушивании находят диастолический шум над аортой, который возникает при обратном токе крови из аорты в левый желудочек через отверстия в клапане. Верхняя граница артериального давления повышается, а нижняя граница падает вплоть до нуля. При этом на нижних конечностях систолическое артериальное давление (верхняя граница) может быть значительно выше, чем на нижних. На рентгенограмме определяется увеличение левого желудочка сердца, расширение аорты. На электрокардиограмме имеются признаки увеличения левого желудочка. При эхокардиографическом исследовании находят расширение аорты, уплотнение створок аортального клапана, обратный ток крови из аорты в левый желудочек, определяют степень поражения клапана.
studfiles.net
Дефект межжелудочковой перегородки (аускультативная картина порока) - Сердце и магистральные сосуды - Детская торакальная хирургия - Хирургия
Аускультативная картина порока достаточно специфична и не только позволяет диагностировать порок, но и дает много информации для оценки степени нарушения гемодинамики.
Наиболее типичным признаком дефекта межжелудочковой перегородки при аускультации является систолический шум, прослушиваемый в третьем-четвертом межреберье по левому краю грудины (Roger, 1879).
Шум возникает вследствие вихревого потока крови, проходящего через отверстие в межжелудочковой перегородке, поэтому он занимает всю систолу и носит название парасистолического. Осцилляции шума на фонограмме на протяжении систолы неодинаковы. Наибольшую величину они имеют в середине систолы, т. е. в период наибольшего потока крови.
Интенсивность и протяженность систолического шума по мере роста легочной гипертензии значительно уменьшаются (В. С. Савельев, 1961; С. А. Колесников, 1962; Hollmann, 1963, и др.). Параллельно с изменением характера и уменьшением продолжительности шума возникают изменения и II тона над легочной артерией.
При наличии большого артериального сброса II тон расщеплен и его легочный компонент отстает от артериального на 0,04—0,08 с. По мере роста гипертензии интервал расщепления постепенно укорачивается и одновременно возрастает его громкость.
У части больных над проекцией митрального клапана прослушивается мезодиастолический шум, свидетельствующий об относительном митральном стенозе и возникающий вследствие большого артериовенозного сброса крови (М. В. Муравьев и др., 1967; Wood, 1950). При выраженной легочной гипертензии начинает прослушиваться диастолический шум, указывающий на относительную недостаточность клапанов легочной артерии.
«Детская торакальная хирургия», В.И.Стручков
 Популярные статьи раздела
Популярные статьи разделаwww.medchitalka.ru
Аускультация сердца (выслушивание): точки, алгоритм, суть
Аускультация — это метод обследования пациента, основанный на выслушивании звуковых колебаний, создаваемых работой того или иного органа. Услышать подобные звуки возможно с помощью специальных инструментов, прототипы которых известны еще с глубокой древности. Они называются стетоскоп и стетофонендоскоп. Принцип их работы основывается на проведении звуковой волны до органа слуха врача.
Преимущества и недостатки метода
Аускультация сердца является ценным методом обследования пациента еще на догоспитальном этапе, когда нет возможности выполнить лабораторно-инструментальные исследования. Методика не требует специальной аппаратуры и позволяет предположить предварительный диагноз, основываясь только на знаниях и клиническом опыте врача.
Однако, разумеется, основываться только лишь на данных аускультации при постановке диагноза нельзя. Каждый пациент с подозрением на кардиологическую патологию по данным аускультации должен дообследоваться с помощью лабораторно-инструментальных методов в обязательном порядке. То есть аускультация помогает только предположить, но ни в коем случае не подтвердить или исключить диагноз.
Когда проводится аускультация сердца?
Аускультация сердца проводится каждому пациенту любого возраста при первичном осмотре врача терапевта, педиатра, кардиолога, аритмолога, пульмонолога или врача иного терапевтического профиля. Кроме этого, аускультация проводится кардиохирургом, торакальным (грудным) хирургом или анестезиологом перед оперативными вмешательствами.
Также «выслушивать» сердце должны уметь врачи и фельдшеры скорой медицинской помощи при первичном осмотре больного.
Аускультация может быть информативна при таких заболеваниях, как:
- Пороки сердца. Звуковые феномены заключаются в наличии шумов и дополнительных тонов, возникновение которых обусловлено грубыми нарушениями гемодинамики (продвижения крови) внутри сердечных камер.
- Перикардит (воспаление околосердечной сумки). При сухом перикардите выслушивается шум трения перикарда, обусловленный трением воспаленных перикардиальных листков между собой, а при выпотном — ослабление и глухость сердечных тонов.
- Нарушения ритма и проводимости по сердцу характеризуются изменениями частоты сердечных сокращений в минуту.
- Инфекционный эндокардит (бак. эндокардит) сопровождается шумами и тонами, характерными для пороков сердца вследствие воспалительных изменений клапанов сердца.
Как проводится исследование?
Алгоритм аускультации сердца заключается в следующем. Врач при благоприятных условиях в кабинете (хорошее освещение, относительная тишина) должен провести предварительный опрос и осмотр пациента, попросив его раздеться и освободить грудную клетку. Далее с помощью фонендоскопа или стетоскопа после аускультации легочных полей врач определяет точки выслушивания сердца. При этом он интерпретирует полученные звуковые эффекты.
Точки аускультации сердца определяются положением клапанов в сердечных камерах и проецируются на переднюю поверхность грудной клетки и определяются по межреберьям справа и слева от грудины.

Так, проекция митрального клапана (1 точка) определяется в пятом межреберном промежутке под левым соском (Mitral valve, «М» на рисунке). Для его выслушивания у женщин необходимо попросить пациентку придержать левую молочную железу рукой.
Следующей выслушивается точка проекции аортального клапана (2 точка) , который проецируется во второй межреберный промежуток от правого края грудины (Aortic valve, «А» на рисунке). На этом этапе врач обращает внимание на двухтональность сердечных сокращений.
Затем фонендоскоп устанавливается в точку проекции клапана легочной артерии (3 точка) во втором межреберном промежутке ближе к левому краю грудины (Pulmonis valve, «Р» на рисунке).
Четвертым этапом аускультации является точка выслушивания трикуспидального, или трехстворчатого клапана (4 точка) — на уровне четвертого ребра ближе к правому краю грудины, а также у основания мечевидного отростка (Trikuspid valve, «Т» на рисунке).
Заключительным этапом аускультации является выслушивание зоны Боткина-Эрба (5 точка, «Е» на рисунке), которая дополнительно отражает звуковое проведение из аортального клапана. Данная зона располагается в третьем межреберном промежутке от левого края грудины.
Выслушивание каждой области должно осуществляться с задержкой дыхания на несколько секунд после глубокого вдоха и выдоха. Также аускультация может проводиться как в положении лежа, так сидя и стоя, с наклоном туловища вперед и без.
Расшифровка результатов
Нормальные звуковые эффекты при аускультации сердца заключаются в наличии двух тонов, которые соответствуют поочередному сокращению предсердий и желудочков. Также в норме должны отсутствовать шумы и патологические сердечные ритмы (ритм перепела, ритм галопа).
Шумы представляют собой звуки, которые появляются при патологическом поражении клапанов — грубые при стенозе (рубцовом сужении) клапана и мягкие, дующие при недостаточности (неполном смыкании створок) клапана. И в первом, и во втором случае шум обусловлен неправильным током крови через суженное или, наоборот, расширенное клапанное кольцо.
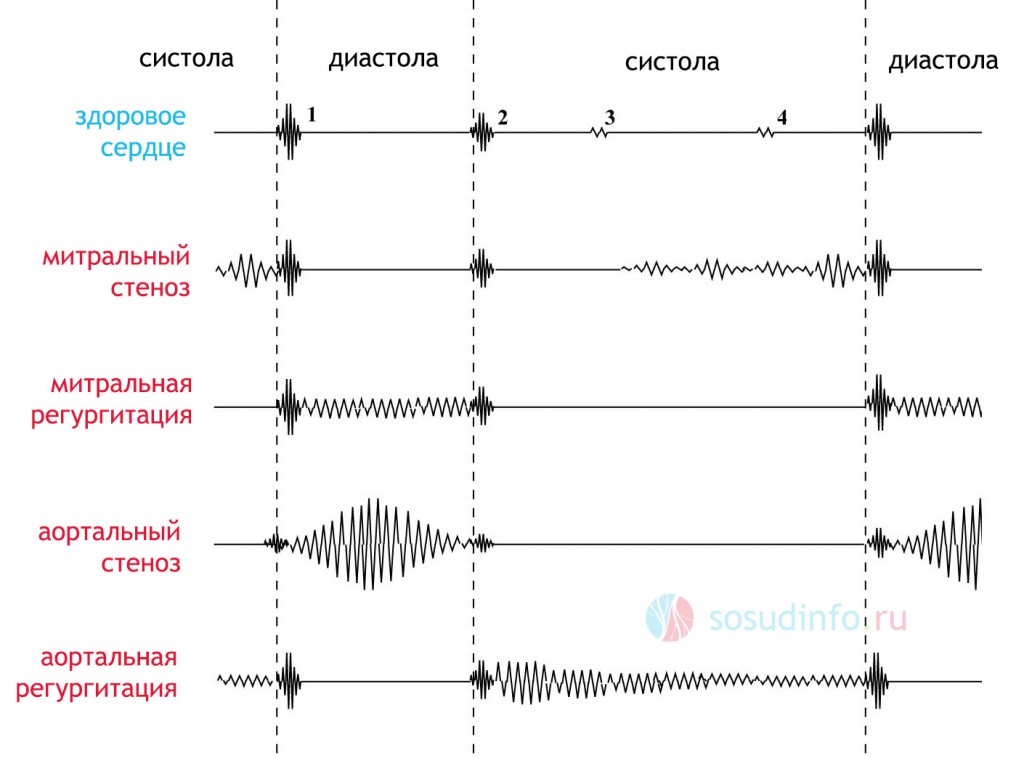
примеры типичных шумов при патологии и распределение их по тонам (1-4)
Так, например, при стенозе митрального клапана будет выслушиваться диастолический шум (между 11 и 1 тонами) под левым соском, а систолический шум (между 1 и 11 тонами) в этой же точке характерен для недостаточности митрального клапана. При стенозе аортального клапана выслушивается систолический шум во втором межреберье справа, а при недостаточности аортального клапана — диастолический шум в точке Боткина-Эрба.
Патологические ритмы в сердце заключаются в возникновении звуков между двумя основными тонами, которые в целом дают специфические созвучия. Например, при пороках сердца выслушиваются ритм галопа и ритм перепела.
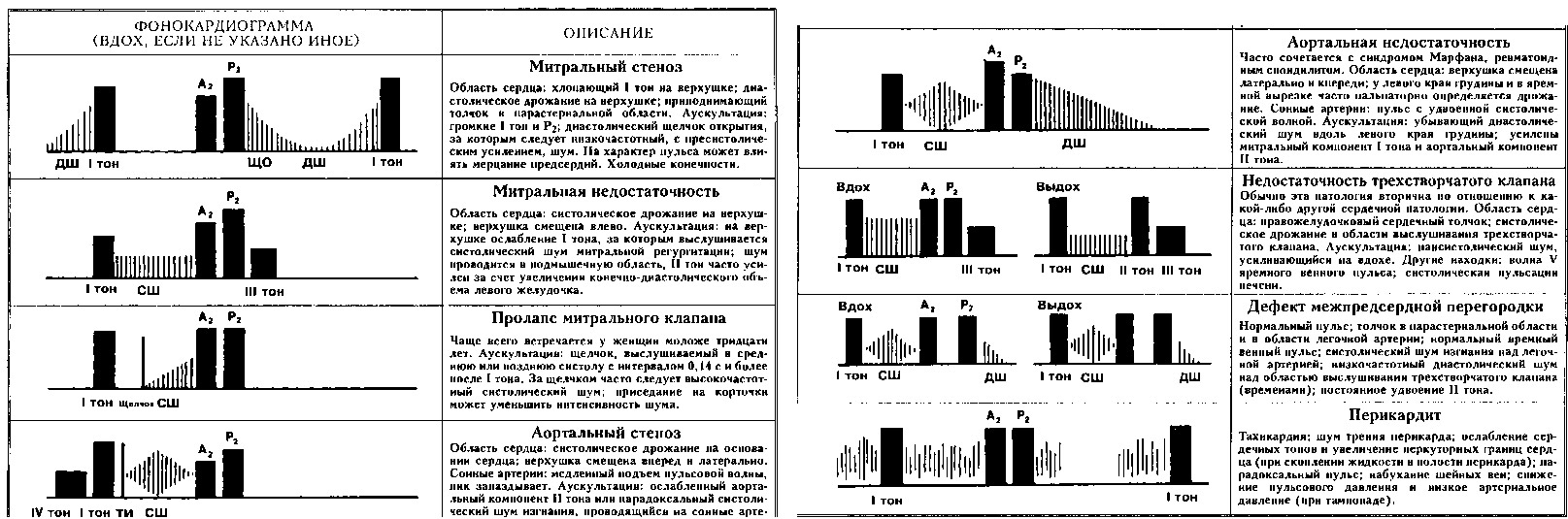
Таблица: распространенные явления, регистрируемые с помощью аускультации
Аускультация сердца у детей
Выслушивание сердца у маленьких пациентов мало чем отличаются от такового у взрослых. Аускультация осуществляется в той же последовательности и по тем же точкам проекции клапанов. Различается лишь интерпретация услышанных звуковых эффектов. Так, например, для сердечных сокращений новорожденного ребенка характерно отсутствие пауз между каждым сердечным сокращением, и стук сердца выслушивается не в привычном всем ритме, а напоминает равномерные удары маятника. Для всякого взрослого пациента и для ребенка в возрасте старше двух недель такой сердечный ритм, называемый эмбриокардией, является признаком патологии — миокардита, шока, агонального состояния.
Кроме этого, у детей, особенно в возрасте старше двух лет, наблюдается акцент второго тона на легочной артерии. Это не является патологией в том случае, если при аускультации отсутствуют систолические и диастолические шумы.
Последние могут наблюдаться у детей раннего возраста (до трех лет) при врожденных пороках развития, а у детей старше трехлетнего возраста — при ревматических болезнях сердца. В подростковом периоде тоже могут выслушиваться шумы в точках проекции клапанов, но в основном они обусловлены функциональной перестройкой организма, а не органическим поражением сердца.
В заключение следует отметить, что не всегда нормальная аускультативная картина при выслушивании сердца свидетельствует о том, что у пациента все в норме. Это обусловлено отсутствием шумов в сердце при некоторых видах патологии. Поэтому при малейших жалобах со стороны сердечно-сосудистой системы у пациента желательно выполнить ЭКГ и УЗИ сердца, особенно в том случае, если речь идет о детях.
Видео: обучающий фильм по аускультации сердца
Видео: аускультации сердца и основные тоны
Шаг 1: оплатите консультацию с помощью формы → Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑sosudinfo.ru
Аускультативная картина недостаточности митрального клапана при выслушивании на верхушке сердца (в сравнении с нормой)



 Систола. Диастола.
Систола. Диастола.
 |
1тон. 2 тон.
 |
Митральный стеноз:
1) Усиление 1 тона – «хлопающий» 1 тон на верхушке за счет мышечного компонента (левый желудочек в диастолу заполняется не полностью, поэтому в систолу опорожняется быстро и энергично) и клапанного компонента (увеличение амплитуды колебания створок).
2) Акцент 2 тона, его раздвоение над легочной артерией. Хлопающий первый тон на верхушке сердца и акцентированный 2 тон над легочной артерией описаны Нестеровым А.Н. как «симптом двух молоточков».
3) Появление тона открытия митрального отверстия после 2 тона (в норме митральный клапан открывается беззвучно, а при склерозировании створок митрального клапана вибрация створок вызывает появление 3 тона). Тройной ритм или «ритм перепела» (спать пора) называется симптомом Боткина.
4) Часто выслушивается мерцательная аритмия.
5) Диастолический шум на верхушке, имеющий 2 максимума – протодиастолический и пресистолический (симптом Францеля). Шум сердца часто сопровождается диастолическим дрожанием («кошачье мурлыканье»).
6) Над легочной артерией может выслушиваться шум Грэхема-Стилла.
Недостаточность аортального клапана:
1) Ослабление 1 тона на верхушке за счет клапанного ( при формировании относительной недостаточности митрального клапана) и мышечного компонента (увеличение наполнения левого желудочка с его последующей дилатацией).
2) Ослабление 2 тона во втором межреберье справа и в точке Боткина-Эрба за счет клапанного компонента.
3) Раздвоение 1 тона, возникающее за счет сокращения левого желудочка в 2 этапа (басистолия или симптом Образцова).
4) Диастолический (голодиастолический) шум убывающего характера (decrescendo) во втором межреберье справа и в точке Боткина-Эрба, связанный с регургитацией крови из аорты в левый желудочек через отверстие между не замкнутыми створками аортального клапана. Шум проводится к верхушке сердца (т.е. выслушивается практически над всеми точками аускультации сердца).
5) В рамках диастолического шума при недостаточности митрального клапана выделяют функциональный мезодиастолический или пресистолический шум Флинта (Фронт крови из аорты ударяется о створку митрального клапана с развитием относительного митрального стеноза), который выслушивается на верхушке сердца.
6) Двойной тон Траубе и двойной шум Виноградова-Дюрозье над крупными артериями.
Аускультативная картина во втором межреберье справа от грудины при аортальных пороках:

 Недостаточность АК.
Недостаточность АК.
 |
 Аортальный стеноз.
Аортальный стеноз.
 |
Аортальный стеноз:
1) Ослабление 1 тона на верхушке за счет клапанного (относительная недостаточность митрального клапана при митрализации порока) и мышечного компонента (за счет дилатации левого желудочка).
2) Ослабление 2 тона над аортой за счет снижения давления в ней и ригидности склерозированных, обызвествленных клапанов.
3) Систолический шум изгнания во втором межреберье справа, хорощо проводящийся на сосуды шеи. Шум имеет ромбовидную форму, иногда очень грубый.
4) При «митрализации» порока на верхушке может выслушиваться систолический шум относительной митральной недостаточности.
megaobuchalka.ru








