Глава VII. Нестабильная стенокардия 7.3 Клиническая картина. Клиническая картина стенокардии
причины, симптомы, диагностика и лечение
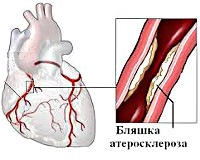
Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Как проявление ишемической болезни стенокардия встречается почти у 50% пациентов, являясь самой частой формой ИБС. Распространенность стенокардии выше среди мужчин – 5-20% (против 1-15% среди женщин), с возрастом ее частота резко возрастает. Стенокардия, ввиду специфической симптоматики, также известна как «грудная жаба» или коронарная болезнь сердца.
Развитие стенокардии провоцируется острой недостаточностью коронарного кровотока, вследствие которой развивается дисбаланс между потребностью кардиомиоцитов в поступлении кислорода и ее удовлетворением. Нарушение перфузии сердечной мышцы приводит к ее ишемии. В результате ишемии нарушаются окислительные процессы в миокарде: происходит избыточное накопление недоокисленных метаболитов (молочной, угольной, пировиноградной, фосфорной и других кислот), нарушается ионное равновесие, уменьшается синтез АТФ. Эти процессы вызывают сначала диастолическую, а затем и систолическую дисфункцию миокарда, электрофизиологические нарушения (изменения сегмента ST и зубца Т на ЭКГ) и, в конечном итоге, развитие болевой реакции. Последовательность происходящих в миокарде изменений носит название «ишемического каскада», в основе которого лежит нарушение перфузии и изменение метаболизма в сердечной мышце, а заключительным этапом является развитие стенокардии.
Кислородная недостаточность особенно остро ощущается миокардом во время эмоционального или физического напряжения: по этой причине приступы стенокардии чаще случаются при усиленной работе сердца (во время физической активности, стресса). В отличие от острого инфаркта миокарда, при котором в сердечной мышце развиваются необратимые изменения, при стенокардии расстройство коронарного кровообращения носит преходящий характер. Однако если гипоксия миокарда превышает порог его выживаемости, то стенокардия может перерасти в инфаркт миокарда.
Причины и факторы риска стенокардии
Ведущей причиной стенокардии, как и ишемической болезни сердца, является вызванное атеросклерозом сужение коронарных сосудов. Приступы стенокардии развиваются при сужении просвета коронарных артерий на 50-70%. Чем выраженнее атеросклеротический стеноз, тем тяжелее протекает стенокардия. Степень тяжести стенокардии также зависит от протяженности и локализации стеноза, от количества пораженных артерий. Патогенез стенокардии часто носит смешанный характер, и наряду с атеросклеротической обструкцией могут иметь место процессы тромбообразования и спазма коронарных артерий.
Иногда стенокардия развивается только в результате ангиоспазма без атеросклерозирования артерий. При ряде патологий желудочно-кишечного тракта (диафрагмальной грыже, желчнокаменной болезни и др.), а также инфекционно-аллергических заболеваниях, сифилитических и ревматоидных поражениях сосудов (аортит, периартериит, васкулит, эндартериит) может развиваться рефлекторный кардиоспазм, вызванный нарушением высшей нервной регуляции венечных артерий сердца - так называемая, рефлекторная стенокардия.
На развитие, прогрессирование и проявление стенокардии влияют модифицируемые (устранимые) и немодифицируемые (неустранимые) факторы риска.
К немодифицируемым факторам риска стенокардии относятся пол, возраст и наследственность. Уже отмечалось, что мужчины наиболее подвержены риску возникновения стенокардии. Эта тенденция преобладает до 50-55 лет, т. е. до наступления менопаузальных изменений в женском организме, когда снижается выработка эстрогенов – женских половых гормонов, «защищающих» сердце и коронарные сосуды. После 55 лет стенокардия встречается у лиц обоего пола приблизительно с равной частотой. Часто стенокардия наблюдается у прямых родственников пациентов, страдающих ИБС или перенесших инфаркт миокарда.
На модифицируемые факторы риска стенокардии человек имеет возможность повлиять или исключить их из своей жизни. Нередко эти факторы тесно взаимосвязаны, и уменьшение негативного влияния одного устраняет другой. Так, уменьшение жиров в потребляемой пище ведет к снижению холестерина, массы тела и артериального давления. В число устранимых факторов риска стенокардии входят:
- Гиперлипидемия
У 96% пациентов со стенокардией обнаруживается повышение холестерина и др. липидных фракций, обладающих атерогенным действием (триглицеридов, липопротеинов низкой плотности), что ведет к отложению холестерина в артериях, питающих миокард. Повышение липидного спектра, в свою очередь, усиливает процессы тромбообразования в сосудах.
Обычно возникает у лиц, употребляющих высококалорийную пищу с чрезмерным содержанием животных жиров, холестерина и углеводов. Пациентам со стенокардией необходимо ограничение холестерина в питании до 300 мг, поваренной соли – до 5 г, увеличение употребления пищевой клетчатки – более 30 г.
Недостаточная физическая активность предрасполагает к развитию ожирения и нарушению липидного обмена. Воздействие сразу нескольких факторов одновременно (гиперхолестеринемия, ожирение, гиподинамия) играет решающую роль в возникновении стенокардии и ее прогрессировании.
Курение сигарет повышает в крови концентрацию карбоксигемоглобина – соединения угарного газа и гемоглобина, вызывающего кислородное голодание клеток, в первую очередь кардиомиоцитов, спазм артерий, повышение АД. При наличии атеросклероза курение способствует раннему проявлению стенокардии и повышает риск развития острого инфаркта миокарда.
- Артериальная гипертония
Часто сопровождает течение ИБС и способствует прогрессированию стенокардии. При артериальной гипертензии из-за повышения систолического АД возрастает напряжение миокарда и увеличивается его потребность в получении кислорода.
- Анемия и интоксикации
Эти состояния сопровождаются снижением доставки кислорода к сердечной мышце и провоцируют приступы стенокардии, как на фоне коронарного атеросклероза, так и при его отсутствии.
- Сахарный диабет
- Увеличение относительной вязкости крови
Способствует процессам тромбообразования в месте развития атеросклеротической бляшки, повышает риск тромбоза коронарных артерий и развития опасных осложнений ИБС и стенокардии.
- Психоэмоциональный стресс
Сердце при стрессе работает в условиях повышенной нагрузки: развивается ангиоспазм, возрастает АД, ухудшается снабжение миокарда кислородом и питательными веществами. Поэтому стресс является мощным фактором, провоцирующим стенокардию, инфаркт миокарда, внезапную коронарную смерть.
В число факторов риска стенокардии также включают иммунные реакции, дисфункцию эндотелия, повышенную частоту сердечных сокращений, преждевременную менопаузу и прием гормональных контрацептивов у женщин и др.
Сочетание 2-х и более факторов, даже выраженных умеренно, увеличивает суммарный риск развития стенокардии. Наличие факторов риска должно учитываться при определении лечебной тактики и вторичной профилактики стенокардии.
Классификация стенокардии
По международной классификации, принятой ВОЗ (1979 г.) и Всесоюзным кардиологическим научным центром (ВКНЦ) АМН СССР (1984 г.), выделяют следующие виды стенокардии:
1. Стенокардию напряжения - протекает в виде преходящих приступов загрудинных болей, вызываемых эмоциональными или физическими нагрузками, повышающими метаболические потребности миокарда (тахикардия, повышение АД). Обычно боли исчезают в покое или купируются приемом нитроглицерина. Стенокардия напряжения включает:
Впервые возникшую стенокардию – продолжительностью до 1 мес. от первого проявления. Может иметь различное течение и прогноз: регрессировать, перейти в стабильную или прогрессирующую стенокардию.
Стабильную стенокардию – продолжительностью свыше 1 мес. По способности пациента переносить физические нагрузки подразделяется на функциональные классы:
- I класс – хорошая переносимость обычных физических нагрузок; развитие приступов стенокардии вызывается чрезмерными нагрузками, выполняемыми длительно и интенсивно;
- II класс – обычная физическая активность несколько ограничена; возникновение приступов стенокардии провоцируется ходьбой по ровной местности более чем на 500 м, подъемом по лестнице более чем на 1 этаж. На развитие приступа стенокардии оказывают влияние холодная погода, ветер, эмоциональное возбуждение, первые часы после сна.
- III класс – обычная физическая активность резко ограничена; приступы стенокардии вызываются ходьбой в привычном темпе по ровной местности на 100-200 м, подъемом по лестнице на 1 этаж.
- IV класс – стенокардия развивается при минимальной физической нагрузке, ходьбе менее чем на 100 м, среди сна, в покое.
Прогрессирующую (нестабильную) стенокардию – увеличение тяжести, продолжительности и частоты приступов в ответ на привычную для пациента нагрузку.
2. Спонтанную (особую, вазоспастическую) стенокардию – обусловленную внезапным спазмом коронарных артерий. Приступы стенокардии развиваются только в покое, в ночные часы или рано утром. Спонтанная стенокардия, сопровождающаяся подъемом сегмента ST, называется вариантной, или стенокардией Принцметала.
Прогрессирующая, а также некоторые варианты спонтанной и впервые возникшей стенокардии объединяются в понятие «нестабильная стенокардия».
Симптомы стенокардии
Типичным признаком стенокардии являются боли за грудиной, реже левее грудины (в проекции сердца). Болевые ощущения могут быть сжимающими, давящими, жгущими, иногда – режущими, тянущими, сверлящими. Болевая интенсивность может быть от терпимой до весьма выраженной, заставляющей пациентов стонать и кричать, испытывать страх близкой смерти.
Боли иррадиируют преимущественно в левую руку и плечо, нижнюю челюсть, под левую лопатку, в эпигастральную область; в атипичных случаях – в правую половину туловища, ноги. Иррадиация боли при стенокардии обусловлена ее распространением от сердца к VII шейному и I—V грудными сегментам спинного мозга и далее по центробежным нервам к иннервируемым зонам.
Боль при стенокардии чаще возникает в момент ходьбы, подъема по лестнице, усилия, стресса, может возникать в ночные часы. Приступ боли продолжается от 1 до 15-20 минут. Факторами, облегчающими приступ стенокардии, являются прием нитроглицерина, положение стоя или сидя.
Во время приступа пациент испытывает нехватку воздуха, старается остановиться и замереть, прижимает руку к груди, бледнеет; лицо принимает страдальческое выражение, верхние конечности холодеют и немеют. Вначале пульс учащается, затем урежается, возможно развитие аритмии, чаще экстрасистолии, повышение АД.
Затянувшийся приступ стенокардии может перерасти в инфаркт миокарда. Отдаленными осложнениями стенокардии служат кардиосклероз и хроническая сердечная недостаточность.
Диагностика стенокардии
При распознавании стенокардии учитывают жалобы пациента, характер, локализацию, иррадиацию, продолжительность болей, условия их возникновения и факторы купирования приступа. Лабораторная диагностика включает исследование в крови общего холестерина, АСТ и АЛТ, липопротеидов высокой и низкой плотности, триглицеридов, лактатдегидрогеназы, креатинкиназы, глюкозы, коагулограммы и электролитов крови. Особую диагностическую значимость имеет определение кардиальных тропонинов I и Т - маркеров, свидетельствующих о повреждении миокарда. Выявление этих миокардиальных белков говорит о произошедшем микроинфаркте или инфаркте миокарда и позволяет предупредить развитие постинфарктной стенокардии.
ЭКГ, снятая на высоте приступа стенокардии, выявляет снижение ST-интервала, наличие отрицательного зубца Т в грудных отведениях, нарушения проводимости и ритма. Суточное ЭКГ-мониторирование позволяет зафиксировать ишемические изменения или их отсутствие при каждом приступе стенокардии, ЧСС, аритмии. Возрастающая перед приступом частота сердечных сокращений позволяет думать о стенокардии напряжения, нормальная ЧСС – о спонтанной стенокардии. ЭхоКГ при стенокардии выявляет локальные ишемические изменения и нарушения сократимости миокарда.
Велгоэргометрия (ВЭМ) является пробой, показывающей, какую максимальную нагрузку может перенести пациент без угрозы развития ишемии. Нагрузка задается с помощью велотренажера до достижения субмаксимальной ЧСС с одновременной записью ЭКГ. При отрицательной пробе субмаксимальная ЧСС достигается за 10-12 мин. в отсутствие клинических и ЭКГ-проявлений ишемии. Положительной считается проба, сопровождающаяся в момент нагрузки приступом стенокардии или смещением ST-сегмента на 1 и более миллиметр. Выявление стенокардии также возможно путем индуцирования контролируемой преходящей ишемии миокарда с помощью функциональных (чрезпищеводная стимуляция предсердий) или фармакологических (изопротереноловой, пробы с дипиридамолом) нагрузочных тестов.
Сцинтиграфия миокарда проводится с целью визуализации перфузии сердечной мышцы и выявления в ней очаговых изменений. Радиоактивный препарат таллий активно поглощается жизнеспособными кардиомиоцитами, а при стенокардии, сопровождающейся коронаросклерозом, выявляются очаговые зоны нарушения перфузии миокарда. Диагностическая коронарография проводится для оценки локализации, степени и распространенности поражения артерий сердца, что позволяет определиться в выборе способа лечения (консервативного или хирургического).
Лечение стенокардии
Направлено на купирование, а также предупреждение приступов и осложнений стенокардии. Препаратом первой помощи при приступе стенокардии служит нитроглицерин (на кусочке сахара держать во рту до полного рассасывания). Облегчение боли обычно наступает через 1-2 минуты. Если приступ не купировался, нитроглицерин можно использовать повторно с интервалом 3 мин. и не более 3-х раз (ввиду опасности резкого падения АД).
Плановая медикаментозная терапия стенокардии включает прием антиангинальных (антиишемических) препаратов, уменьшающих потребность сердечной мышцы в кислороде: нитратов пролонгированного действия (пентаэритритила тетранитрата, Изосорбида динитрата и др.), b-адреноблокаторов (анаприлина, окспренолола и др.), молсидомина, блокаторов кальциевых каналов (верапамила, нифедипина), триметазидина и др.;
В лечении стенокардии целесообразно применение антисклеротических препаратов (группы статинов - ловастатина, симвастатина), антиоксидантов (токоферола), антиагрегантов (ацетилсалициловой к-ты). По показаниям проводится профилактика и лечение нарушений проводимости и ритма; при стенокардии высокого функционального класса выполняется хирургическая реваскуляризация миокарда: баллонная ангиопластика, аортокоронарное шунтирование.
Прогноз и профилактика стенокардии
Стенокардия является хронической инвалидизиpующей патологией сердца. При прогрессировании стенокардии высок риск развития инфаркта миокарда или летального исхода. Систематическое лечение и вторичная профилактика способствуют контролю за течением стенокардии, улучшению прогноза и сохранению трудоспособности при ограничении физических и эмоциональных нагрузок.
Для эффективной профилактики стенокардии необходимо исключение факторов риска: снижение избыточного веса, контроль за АД, оптимизация диеты и образа жизни и т. д. В качестве вторичной профилактики при уже установленном диагнозе стенокардии необходимо избегать волнений и физических усилий, профилактически принимать нитроглицерин перед нагрузками, осуществлять профилактику атеросклероза, проводить терапию сопутствующих патологий (сахарного диабета, заболеваний ЖКТ). Точное следование рекомендациям по лечению стенокардии, прием пролонгированных нитратов и диспансерный контроль кардиолога позволяют достичь состояния длительной ремиссии.
www.krasotaimedicina.ru
Заболевание сердца стенокардия ⋆ Лечение Сердца
Стенокардия в большинстве случаев, как и другие формы ИБС, обусловлена атеросклерозом артерий сердца. Атеросклеротические бляшки при стенокардии сужают просвет артерий и препятствуют их рефлекторному расширению. Что в свою очередь вызывает дефицит сердечного кровоснабжения, особенно острый при физических или (и) эмоциональных перенапряжениях.
При стенокардии боль всегда отличается следующими признаками:
одновременные с приступом стенокардии повышения АД, бледность покровов, испарина, колебания частоты пульса, появление ощущения перебоев в области сердца. Все вышеперечисленное характеризует, так называемую стенокардию напряжения, то есть в ариант стенокардии возникающей при нагрузках.Тщательность врачебного расспроса определяет своевременность и правильность диагностики стенокардии. Следует иметь в виду, что нередко больной стенокардией, испытывая типичные для стенокардии ощущения, не сообщает о них врачу как о «не относящихся к сердцу», или, напротив, фиксирует внимание на диагностически второстепенных ощущениях «в области сердца», что затрудняет диагностику стенокардии.
Стенокардия покоя в отличие от стенокардии напряжения возникает вне связи с физическим усилием, чаще по ночам, но в остальном сохраняет все черты тяжелого приступа грудной жабы и нередко сопровождается ощущением нехватки воздуха, удушьем.
Помощь при приступе стенокардии
Первое, что должен сделать человек во время приступа стенокардии, это принять спокойное, предпочтительно сидячее положение. Второе не менее важное условие при приступе стенокардии это приём нитроглицерина под язык (1 таблетка или 1-2 капли 1% раствора на кусочке сахара, на таблетке валидола), повторный прием препарата при отсутствии эффекта через 2-3 мин. С целью успокоения пациента показан корвалол (валокардин) — 30-40 капель внутрь. Повышение артериального давления во время приступа стенокардии не требует экстренных мер, так как его снижение наступает спонтанно у большинства больных стенокардией при прекращении приступа стенокардии.
Товары для диабетиков глюкометры для измерения уровня сахара в крови, тест-полоски. ланцеты и контрольные растворы как расходные материалы для глюкометров.
Причины ишемической болезни сердца, стенокардии
Стенокардия (грудная жаба, angina pectoris) – приступ острой боли за грудиной, обусловленный преходящей недостаточностью коронарного кровообращения, острой ишемией миокарда.
Ишемия миокарда возникает вследствие несоответствия между снабжением миокарда кислородом и потребностью в нем, повышающейся при физической или эмоциональной нагрузке. Основной причиной ишемической болезни сердца является атеросклероз венечных артерий сердца, приводящий к сужению просвета сосудов на 50 – 70%. К факторам риска ишемической болезни сердца относятся «коронарный» семейный анамнез, курение, гиперхолестеринемия, артериальная гипертензия и сахарный диабет. Меньшее значение имеют ожирение, гиподинамия, стрессы. Стенокардия вдвое чаще встречается у мужчин по сравнению с женщинами, риск ее развития, естественно, увеличивается с возрастом. Давайте ознакомимся, что из себя представляют причины ишемической болезни сердца, стенокардии.
Основные причины ишемической болезни сердца, стенокардии
У некоторых пациентов ишемия миокарда может быть обусловлена не только органическим сужением коронарной артерии, но и увеличением ее тонуса или спазмом (вазоспастическая стенокардия). Ишемическая болезнь сердца с приступами стенокардии и объективными признаками ишемии миокарда (например, депрессией сегмента ST на ЭКГ) при отсутствии каких-либо локальных изменений крупных артерий по данным коронарографии получила название болезни малых сосудов (синдром X).
Помимо атеросклероза, причиной возникновения ишемии миокарда могут быть также увеличение потребности сердечной мышцы в кислороде вследствие значительной гипертрофии миокарда (при артериальной гипертензии, стенозе устья аорты вследствие клапанного поражения или гипертрофии межжелудочковой перегородки), сужение просвета коронарных артерий тромбами, эмболами или сифилитическими гуммами, или вследствие коронариита.
Последовательность биофизических и биохимических изменений, происходящих в миокарде под воздействием острой ишемии, получила название «ишемического каскада». Показано, что сразу же после снижения доставки кислорода к кардиомиоцитам ниже потребности развивается тканевая гипоксия с переходом на анаэробный гликолиз, накоплением лактата и снижением рН. Вызванные этим изменения транспорта кальция определяют нарушения сократимости миокарда (сначала диастолической, а затем и систолической функции), для их выявления применяют эхокардиографию с нагрузкой и сцинтиграфию миокарда с радиоизотопом таллия (хлорид 201 Tl).
Только после этого появляются уловимые на ЭКГ изменения биоэлектрической активности кардиомиоцитов. Болевые ощущения – последнее (хотя и необязательное) проявление ишемии миокарда. Именно боль заставляет пациента обратиться за медицинской помощью, замереть на месте, схватиться за грудь, боль торопит его принять лекарство. Боль при ишемической болезни сердца может быть признаком острого инфаркта миокарда либо приступа стенокардии. В основе приступа грудной жабы, или стенокардии, лежит острая ишемия миокарда, обусловленная ухудшением его кровоснабжения с последующим быстрым восстановлением кровообращения в зоне ишемии.
Симптомы и признаки стенокардии
Основной отличительный признак болевого синдрома при стенокардии – приступообразность. Боль имеет достаточно четкое начало и конец. По характеру боль бывает сжимающей, давящей, иногда в виде жжения. Как правило, она локализуется за грудиной, иногда в эпигастральной области или слева от грудины и в области верхушки сердца. Характерна иррадиация боли в левую половину грудной клетки, в левую руку до пальцев, левую лопатку и плечо, шею, нижнюю челюсть. Изредка она распространяется вправо от грудины, к правому плечу, на эпигастральную область.
Как диагностируется ишемическая болезнь сердца и стенокардия? Важнейшую роль для диагностики стенокардии играют условия возникновения боли. Физическая нагрузка провоцирует либо усиливает боль, вследствие чего больной во время приступа старается не двигаться, замирает.
При стенокардии напряжения болевые приступы появляются только при физической нагрузке либо при эмоциональном напряжении, т. е. при увеличении потребности сердечной мышцы в кислороде. При стенокардии напряжения I функционального класса (ФК) редкие болевые приступы возникают только при избыточном, интенсивном быстром или продолжительном физическом напряжении, II ФК – при обычных нагрузках (ходьба по ровной местности на расстояние более 500 м, подъем по лестнице более чем на один пролет, особенно в сочетании с такими отягощающими факторами, как морозная погода, холодный влажный ветер, состояние после еды, первые часы после пробуждения, эмоциональный стресс), III ФК – при небольших, бытовых нагрузках (ходьба на расстояние 100 – 500 м, подъем на один пролет лестницы) и IV ФК – при минимальных нагрузках (ходьба на расстояние менее 100 м) или в покое.
При стабильной стенокардии болевые приступы в покое возникают при повышении АД, тахикардии, эмоциональном напряжении. Особо следует остановиться на той разновидности стенокардии покоя, которая называется декубитальной (стенокардия de cubitas): приступ возникает в горизонтальном положении больного, чаще ночью. Обычно она развивается у больных с выраженным кардиосклерозом и явлениями сердечной недостаточности. Болевые приступы при декубитальной стенокардии объясняются тем, что в горизонтальном положении усиливается приток крови к сердцу и возрастает нагрузка на миокард. В подобных случаях болевой приступ лучше купируется в положении сидя или стоя. Ангинозные приступы у таких больных возникают не только в горизонтальном положении, но и при малейшей физической нагрузке (стенокардия IV ФК), идентичность болевых приступов помогает установить правильный диагноз. Помимо нитроглицерина, хороший эффект (нередко предупреждающий возникновение приступов) оказывает назначение вазодилататоров и мочегонных средств.
Для стенокардии характерны умеренная интенсивность, небольшая продолжительность болей (обычно проходит самостоятельно после прекращения физической нагрузки в течение 1 – 3, реже 10 мин) и хороший эффект от приема нитроглицерина, купирующего боль через 2 – 3 мин после приема препарата. Следует отметить, что у больных с синдромом X возникновение стенокардии не так четко связано с физической нагрузкой, болевые приступы могут быть более продолжительными, чем при стенокардии напряжения, а нитраты эффективны примерно в половине случаев.
Клиническая картина приступа стенокардии
Приступ стенокардии иногда сопровождается чувством страха, общей слабостью, гиперемией или резкой бледностью кожных покровов. При объективном исследовании со стороны сердца существенных отклонений может и не быть, характер тонов в основном зависит от состояния сердечной мышцы до приступа. Пульс несколько учащается, немного повышается АД, могут выслушиваться ритм галопа, шум митральной регургитации и акцент II тона на легочной артерии, исчезающие после купирования приступа. Так как приступы стенокардии не сопровождаются развитием некротических участков в миокарде, после приступа температура тела и число лейкоцитов в периферической крови обычно не повышаются.
Далеко не всегда во время или после приступа стенокардии можно выявить изменения на ЭКГ, характерные для ишемии миокарда (депрессию или подъем сегмента ST иногда в сочетании с нарушениями ритма и проводимости сердца). Чаще эти изменения удается уловить только при суточном ЭКГ-ST-мониторировании. Постановке правильного диагноза может также способствовать наличие электрокардиографических признаков постинфарктного кардиосклероза – патологического зубца Q и отрицательных «коронарных» зубцов T.
Помимо описанного варианта приступа стенокардии с типичными болями за грудиной и в левой половине грудной клетки, нередко отмечается другая их локализация. Иногда ангинозный приступ проявляется изолированной болью в левом плече, левом запястье, локте, чувством сдавливания в горле, болью в обеих лопатках или одной из них. Особого внимания заслуживают боль в подложечной области, ощущение жжения в пищеводе, нередко ошибочно принимаемые за симптомы язвенной болезни желудка или гастрита. Однако для всех болей, обусловленных коронарной недостаточностью и являющихся эквивалентами приступов стенокардии независимо от их локализации, характерны приступообразность, связь с физической нагрузкой при стенокардии напряжения, а также однотипность у одного и того же больного и хороший купирующий эффект нитроглицерина.
Таким образом, стенокардия диагностируется клинически на основании следующих основных критериев:
1. Приступообразность, четко очерченные начало и прекращение приступа.
2. Определенные условия возникновения боли (чаще – при физической нагрузке).
3. Четкий эффект от приема нитроглицерина.
Дополнительные признаки стенокардии – характер, локализация боли – могут варьировать в описанных пределах.
Дифференциальная диагностика ишемической болезни сердца и стенокардии
Дифференциальный диагноз. От стенокардии следует отличать боль при сердечных неврозах, боли в груди плеврального происхождения, межреберную невралгию. Нередко боли типа стенокардии обусловлены заболеваниями органов пищеварения (грыжа пищеводного отверстия диафрагмы, дивертикулы пищевода, язва и рак желудка). Во всех случаях необходимы прежде всего тщательный расспрос больного и детальный анализ характера болевого синдрома.
При атипичном болевом синдроме правильный диагноз ставится с учетом пола и возраста пациента (у женщин до климакса практически не бывает ишемической болезни сердца), наличия факторов риска ишемической болезни сердца (семейный анамнез, артериальная гипертензия, сахарный диабет и др.). На атеросклероз указывают нарушения мозгового кровообращения и перемежающаяся хромота в анамнезе, ксантомы век, сухожилий кистей и ахиллова сухожилия. Симптом Франка – диагональная складка уха – считается маркером коронарного атеросклероза.
Лечение ишемической болезни сердца, стенокардии
Важнейшим тактическим моментом является купирование болевых приступов. Если приступ развился при физической нагрузке, больной должен остановиться, а лучше сесть или лечь. Основным лекарственным средством для купирования приступа стенокардии традиционно остается нитроглицерин в таблетках по 0,0005 г. Возможно также использование препарата в виде дозированных ингаляций (нитролингвал, нитроминт) либо в виде полимерной пластинки, которую приклеивают к слизистой оболочке десны (тринитролонг). Альтернативой нитроглицерину при купировании приступа стенокардии может быть изосорбида динитрат, также применяемый в виде таблеток сублингвально (нитросорбит) или в виде спрея (изокет, Изо Мак спрей).
Нитроглицерин должен всосаться в слизистую оболочку полости рта, поэтому таблетку следует помещать под язык. Больного следует предупредить, что после приема нитроглицерина могут возникнуть чувство распирания в голове и головная боль, иногда – головокружение, обморочное состояние в вертикальном положении тела, поэтому начинать лечение лучше в положении лежа или сидя в глубоком кресле. В случае эффективности нитроглицерина приступ стенокардии проходит через 2 – 3 мин. Если через несколько минут после приема препарата боли не исчезли, можно принять его повторно. Как правило, «опытный» пациент всегда имеет с собой нитроглицерин, принимает его самостоятельно и вызывает врача лишь в случае его неэффективности.
Использование нитроглицерина имеет дифференциально-диагностическое значение: если после приема третьей таблетки у больного болевой приступ не купируется, затягивается более чем на 10 – 20 мин, диагноз стенокардии должен быть подвергнут сомнению. Дифференциальный диагноз между острым инфарктом миокарда и кардиалгией в большинстве случаев может быть проведен при помощи банального электрокардиографического исследования. При выявлении каких-либо изменений на ЭКГ заболевание расценивается как острый инфаркт миокарда с соответствующей врачебной тактикой. Следует учитывать, что, помимо тягостного ощущения для пациента, стенокардия опасна возможностью рефлекторного спазма других венечных артерий и увеличения зоны ишемии миокарда. Тяжелые болевые приступы, кроме того, могут быть причиной развития болевого шока с острой сосудистой недостаточностью, поэтому неэффективность повторного приема нитроглицерина расценивается как показание к подкожному или внутривенному дробному введению морфина.
Нитроглицерин должен быть постоянным спутником человека, страдающего стенокардией. Больного следует проинструктировать о необходимости приема нитроглицерина в самом начале болей, о безвредности повторного и многократного в течение суток приема данного препарата, о правилах хранения нитроглицерина (не более 6 мес в непроницаемом для воздуха и света флаконе). Нитроглицерин может применяться не только при уже развившемся приступе стенокардии, но и профилактически – перед предстоящей нагрузкой, выходом на морозный воздух и т. п.
Поддерживающая медикаментозная терапия при стенокардии и ишемической болезни сердца
Стенокардия напряжения не является показанием к экстренной госпитализации, однако все больные ишемической болезнью сердца нуждаются в постоянной медикаментозной терапии. Специальными исследованиями показано, что уменьшить смертность среди этих пациентов можно с помощью постоянного приема ими аспирина в дозе 80 – 300 мг 1 раз в сутки, бета-блокаторов (предпочтительно кардиоселективных и липофильных – например, метопролола в дозе 50 – 100 мг 2 раза в сутки) и при наличии показаний – гиполипидемических средств. Пролонгированные нитраты не продлевают жизнь, но заметно улучшают ее качество. При стенокардии I – II ФК нитраты назначают только «по требованию» – для купирования болевых приступов и профилактически перед нагрузкой. При стенокардии III – IV ФК назначают пролонгированные нитраты (изосорбид-5-мононитрат или изосорбид динитрат). При непереносимости нитратов и бета-блокаторов средством выбора становятся антагонисты кальция (верапамил, дилтиазем, норваск), предпочтительно назначение пролонгированных препаратов.
Понятие «нестабильная стенокардия» объединяет впервые возникшую и прогрессирующую стенокардию, а некоторые авторы относят к ней стенокардию покоя независимо от сроков ее появления и вариантную стенокардию Принцметала. Стенокардия считается впервые возникшей в течение 4 – 6 нед с момента первого болевого приступа. В случае прогрессирующей стенокардии приступы становятся более частыми и тяжелыми, снижаются толерантность к нагрузке (стенокардия напряжения переходит в следующий ФК) и эффективность нитратов. Больной вынужден чаще останавливаться, медленнее ходить, избегать подъемов. Болевые приступы становятся продолжительнее и интенсивнее, появляются стенокардия покоя, ночные приступы, увеличивается суточная потребность в нитроглицерине. Вариантная стенокардия Принцметала встречается чрезвычайно редко, она обусловлена спазмом коронарной артерии, возникает в покое, часто в ранние утренние часы, во сне (изолированная стенокардия покоя). Толерантность к физическим нагрузкам может быть при этом достаточно высокой, особенно во второй половине дня. Болевой приступ сопровождается подъемом сегмента ST без последующего развития инфаркта миокарда и примерно в половине случаев, – нарушениями ритма и проводимости. При вариантной стенокардии бета-адреноблокаторы, как правило, неэффективны, препаратами выбора являются антагонисты кальция. При развившемся болевом приступе и отсутствии сомнений в его вазоспастическом происхождении применяют нифедипин (коринфар) – 10 – 20 мг сублингвально.
Риск развития острого инфаркта миокарда при нестабильной стенокардии составляет 10 – 20% (по современным представлениям, патогенез этих заболеваний единый), поэтому подобную ситуацию следует расценивать как предынфарктное состояние, подчеркивая этим термином надвигающуюся опасность. Предынфарктное состояние – это не состояние больного за 1 или 2 ч до инфаркта миокарда; это дни и недели прогрессирующего сужения венечных артерий, нарастающего ухудшения венечного кровообращения, усиливающейся ишемизации участков сердечной мышцы.
Причины нестабильной стенокардии и методика лечения
Врачебная тактика при нестабильной стенокардии включает экстренную госпитализацию в отделение интенсивной терапии и строгий постельный режим. Своевременное лечение больного в предынфарктном состоянии позволяет в ряде случаев предупредить развитие обширного инфаркта или остановить процесс на стадии мелкоочаговых некрозов.
Медленное волнообразное течение атеросклероза, неодновременное вовлечение в процесс всех ветвей венечных артерий создают возможности для компенсации нарушения коронарного кровоснабжения за счет развития и включения коллатералей, в какой-то степени принимающих на себя функцию пораженных сосудов. Однако для развития функционально полноценных коллатералей необходимо достаточно длительное время, поэтому основная задача при лечении нестабильной стенокардии состоит в предупреждении развития инфаркта миокарда, в выигрыше времени для того, чтобы коллатерали превратились в функционально полноценные сосуды. Если в исходе нестабильной стенокардии все же развивается инфаркт миокарда, то в условиях стационара возможно раннее применение тромболитиков и своевременное проведение необходимых реанимационных мероприятий.
Как лечится ишемическая болезнь сердца стенокардия? Принципы медикаментозной терапии нестабильной стенокардии незначительно отличаются от тактики при остром инфаркте миокарда. Болевой синдром, не купирующийся применением нитратов в течение 20 мин, является показанием к внутривенному введению наркотических анальгетиков (обычно – морфина). Нитроглицерин применяют внутривенно капельно, чтобы быстрее достичь терапевтической концентрации препарата в крови. Показаны бета-адреноблокаторы (могут сначала вводиться внутривенно, чаще сразу применяются перорально), при их непереносимости используют антагонисты кальция (верапамил, дилтиазем).
В связи с тем, что в патогенезе нестабильной стенокардии определенную роль играет тромбоз венечных артерий, лечение больного при обострении коронарной недостаточности включает применение антикоагулянтов. В момент болевого приступа, особенно тяжелого, требующего повторных инъекций наркотических анальгетиков, т. е. при непосредственной угрозе развития инфаркта миокарда, внутривенно струйно вводят гепарин, обычно в дозе 10 тыс. ЕД. Дальнейшее лечение антикоагулянтами проводится в стационаре при условии лабораторного контроля за состоянием свертывающей системы крови. Показано, что прием малых доз аспирина при нестабильной стенокардии уменьшает риск развития инфаркта миокарда.
© Автор: терапевт Елена Дмитренко
Стенокардия, лечение стенокардии
Стенокардия – это заболевание, распространенное у людей среднего и старшего возраста. Стенокардию также называют грудной жабой из-за того, что основным стенокардии являются боли за грудиной. Или коронарной болезнью, так как её причина кроется в частичной непроходимости коронарных артерий, из-за которой сердечная мышца не получает достаточное количество крови, обогащенной кислородом. Недостаточность коронарного кровотока может быть вызвана различными причинами, например, органическими изменениями в результате атеросклероза или функциональными нарушениями. Это происходит из-за того, что с возрастом стенки артерий всё больше уплотняются, теряя эластичность. Курение, высокий уровень холестерина и высокое кровяное давление активизируют процесс отвердения артерий. Однако предотвратить и даже излечить стенокардию можно с помощью правильно питания и приёма калий и магний содержащих препаратов. Калий и магний поддерживают эластичность стенок кровеносных сосудов, способствуют нормализации давления. Например, для профилактики сердечно сосудистых заболеваний, в том числе стенокардии, рекомендован препарат «Панангин».
Признаки стенокардии
Стенокардия может быть спровоцирована перенапряжением или стрессом, переохлаждением, курением. Приступ стенокардии может проявляться следующим образом. Сначала ощущается дискомфорт или боль в груди, за грудиной, которая может иррадиировать в левую руку или левое плечо, а также в область шеи, нижнюю челюсть, или распространяться по всей груди. Это основные признаки стенокардии. Приступ сопровождается чувством страха и тревоги. В положении лёжа эти болевые ощущения могут усиливаться. В данном случае лучше всего выбрать удобное сидячее положение, можно даже спокойно постоять.
Во многих случаях стенокардия является маркером какой-либо серьёзной скрытой болезни сердца, поэтому важно, чтобы диагноз был установлен как можно скорее. Следует обратить внимание, что похожие симптомы проявляются при язве желудка или желчекаменной болезни.
Признаки нехарактерные для стенокардии:
- боль постоянная, имеет ноющий характер;
- при приёме нитроглицерина боль не проходит или усиливается;
- появление боли не зависело от физических усилий;
- длительность приступа боли превышает интервал в 15-20 минут.
Чем отличаются инфаркт миокарда и стенокардия, признаки
Часто приступ стенокардии принимают за инфаркт миокарда, однако эти состояния имеют кардинальные различия. В чём разница между инфарктом миокарда и приступом стенокардии? Приступ стенокардии возникает, когда сердечная мышца лишается кислорода при недостатке сердце крови из-за сужения коронарных артерий. При прекращении физической активности и эмоциональном расслаблении боль проходит. При инфаркте миокарда снабжение части сердечной мышцы кровью полностью прекращается из-за закупорки коронарной артерии тромбозом. Инфаркт миокарда сопровождается сильной и продолжительной болью повреждения сердечной мышцы особенно серьёзны. Приступ стенокардии является тревожным сигналом: если очередной приступ длится дольше, чем обычно или боль имеет особенно тяжёлый характер, существует реальная угроза развития инфаркта миокарда.
Стенокардия, классификация
Различают стенокардию напряжения и особую (спонтанную) стенокардию.
По течению болезни выделяют следующие виды стенокардии:
- впервые возникшая,
- стабильная: протекает продолжительное время без изменений,
- нестабильная: прогрессирующая, в результате которой может быть инфаркт миокарда или первичная остановка сердца.
Нередко один вид стенокардии переходит в другой: стабильная стенокардия может становиться более опасной при учащении приступов и усилении боли. У людей старшего возраста после купирования приступа стенокардии, изменения будут видны при ЭКГ.
Если впервые возникшая стенокардия связана с физическими напряжениями (занятиями спортом, физическими переутомлениями, поднятием тяжестей, ходьбой или плаваньем), это рассчитывается как один из симптомов начинающейся ишемической болезни сердца. Самым частым примером начала ИБС служит появление боли за грудиной при быстрой ходьбе, а впоследствии и при обычных физических упражнениях. В данном случае следует обратить внимание, что при физических нагрузках, например, тренировках или тяжелой работе, в организме повышается потребность в микроэлементах калии и магнии, которые стоят на защите сердечной мышцы и сосудов.
Если стенокардия напряжения отличается стабильностью и приступы похожи между собой, то данная стенокардия свидетельствует об относительно доброкачественном течении ИБС.
Причины стенокардии
Основной причиной стенокардии является кислородное голодание сердечной мышцы, в результате недостаточного притока крови, а с ней и кислорода. Эта недостаточность обусловлена сужением просвета коронарных артерий, по которым кровоснабжение поступает в сердце. Главной причиной, по которой происходит сужение просвета коронарных артерий, является поражение их атеросклерозом или спазмом. Также причиной данного сужения может стать воспаление, например, сифилитический мезаортит. Приступ стенокардии, обусловленный кислородным голоданием сердечной мышцы, возможен при отравлении угарным газом.
Предрасположенность к заболеванию иногда передается по наследству: если у пациента кто-либо из прямых родственников перенёс инфаркт миокарда или умер от внезапного сердечного приступа, риск заболеть увеличивается в 10 раз по сравнению с теми, кто не имел в семье проблем с сердцем.
Женщины и мужчины в разном возрасте по-разному подвержены развитию стенокардии. От атеросклероза и сердечных приступов женщин репродуктивного возраста защищает эстрогены, которые обеспечивает поддержку низкого уровня холестерина в крови. Но после менопаузы, когда выработка половых гормонов значительно снижается, женщины становятся более подвержены сердечно-сосудистым заболеваниям, чем мужчины. Отмечается высокий уровень заболевания стенокардией и артериальной гипертонией у жителей Скандинавского полуострова. По сравнению с представителями негроидной расой заболеваемость скандинавов в несколько раз выше.
Лечение стенокардии
При стенокардии необходимо тщательно следить за своим рационом: сократить потребление насыщенных жиров, следить за уровнем холестерина. Рекомендуется избегать перееданий. Полезно есть жирную рыбу не менее двух раз в неделю, так как содержащиеся в ней жирные кислоты предотвращают уплотнение артерий, улучшая сердечное кровоснабжение. Также полезны овощи и фрукты, богатые витаминами-антиоксидантами: бета-каротином и витамином С. Считается, что снизить уровень холестерина в крови и кровяное давление, помогают свежие лук и чеснок. Ещё в Древней Греции и Египте лук и чеснок употреблялись для лечения различных болезней. В одном захоронении, датированном 3750 годом до нашей эры, было найдено глиняное изображение головки чеснока. В свою очередь лук и чеснок содержат большое количество калия.
Такие элементы, как калий и магний способствуют уменьшения вязкости крови и предотвращают тромбообразование, поддерживают эластичность стенок кровеносных сосудов, замедляют рост на внутренних стенках сосудов атеросклеротической бляшки, следовательно, являются эффективными при профилактике и лечении стенокардии. Существуют теоретические и практические доказательства преимущества применения аспарагината калия и магния – препарат «Панангин» у больных стенокардией.
Лекарственная терапия при лечении стенокардии состоит в приёме препаратов, расширяющих кровеносные сосуды и улучшающих кровоснабжение сердечной мышцы. Одним из таких препаратов является нитроглицерин. Для лечения стенокардии применяются и другие лекарственные препараты – блокаторы кальциевых каналов, являющиеся сосудорасширяющими средствами второй группы.
Профилактика стенокардии
Профилактикой стенокардии в большей части является предупреждение – профилактика и лечение – атеросклероза. Исключение факторов риска является эффективной профилактикой стенокардии. Контроль артериального давления, правильное питание, профилактика дефицита калия и магния, здоровый образ жизни поможет взять болезнь под контроль.
Если диагноз «стенокардия» уже поставлен, то имеют место методы вторичной профилактики. Для этого нужно стараться избегать физических нагрузок, перед ожидаемыми физическими усилиями нужно принимать нитроглицерин. При наличии сахарного диабета и заболеваний желудочно-кишечного тракта необходимо следить за этими заболеваниями. Данная профилактика и хорошее расположение духа при отсутствии каких-либо волнений позволяют добиться значительного ослабления признаков стенокардии.
heal-cardio.ru
Причины и клиническая картина стенокардии, лечение
Появление сжимающих, жгучих болей в левой половине груди, отдающих в левую руку или плече следует рассматривать как приступ стенокардии. Распространенность заболевания повышается с возрастом, а отсутствие лечения и первой помощи при непрекращающихся болезненных ощущениях может стать причиной инфаркта миокарда.
Что такое стенокардия
Стенокардия это один из вариантов развития ишемической болезни сердца. Питание сердечной мышцы осуществляется посредством двух коронарных артерий, состояние которых не в лучшую сторону меняется при атеросклерозе. Отложение атеросклеротических бляшек на внутренних стенках питающих сердце сосудов приводит к их сужению и значит, нарушается кровообращение и соответственно доставка питательных веществ и кислорода к сердечной мышце. В условиях повышенной необходимости сердца в питании, то есть в момент физической нагрузки или при сильных психоэмоциональных стрессах, суженный просвет коронарных сосудов не позволяет обеспечить ткани органа в нужном объеме всеми необходимыми ему веществами. Появление боли считается сигналом сердечной мышцы о том, что к ней поступает недостаточное количество крови.
По сравнению с инфарктом миокарда происходящие нарушения при стенокардии носят обратимый характер. То есть после прекращения влияния провоцирующего приступ фактора – физического усилия, стрессовой ситуации нарушенное кровообращение вновь восстанавливается и сердце снова получает нужное ему количество кислорода.
Причины появления
Одна из самых основных причин стенокардии – атеросклероз, это заболевание приводит и к ишемической болезни сердца. Реже подобные нарушения в кровообращении наблюдаются при некоторых инфекционных заболеваниях и во время сильных психоэмоциональных стрессах, неважно положительные они или отрицательные.

На развитие, все проявления стенокардии и ее возможное прогрессирование на протяжении всей дальнейшей жизни влияют две группы факторов, одни из них не устранимые, другие устранимые. К неустранимым (немодифицируемым) провоцирующим стенокардию факторам относят:
- Возраст. Считается, что риск испытать приступ стенокардии увеличивается с возрастом. К сожалению, в современном мире происходит «омоложение» сердечно-сосудистых патологий, нередко ИБС с инфарктом миокарда развивается еще до 40 лет. Впервые приступы стенокардии диагностируются и у молодых людей в 20-30 лет.
- Наследственность. Если ваши ближайшие родственники в анамнезе имеют ИБС и приступы стенокардии, то велика вероятность возникновения этих болезней и у вас.
- Пол. До 50-55 лет наблюдается больше пациентов мужского пола с «грудной жабой». Женщины до этого возраста в большинстве своем защищены от патологии половыми гормонами. Но после менопаузы риск стенокардии возрастает.
К устранимым факторам риска стенокардии относят:
- Гиподинамию. Чем тренированнее мышца сердца, тем проще она переносит самые значительные нагрузки. Приступать к занятиям спортом можно в любом возрасте, но пожилым людям необходимо это делать постепенно и желательно под руководством инструктора.
- Нерациональное питание. Атеросклероз возникает из-за повышенного холестерина в крови, который в свою очередь накапливается при избыточном употреблении слишком жирной, соленой пищи, при преобладании в рационе животного белка.
- Избыточную массу тела.
- Влияние вредных привычек. Курение и частое употребление алкоголя провоцирует спазм сосудов.
- Гипертоническую болезнь. При повышенном давлении спазмируются и коронарные сосуды, использование назначенных гипотензивных средств на протяжении всей жизни уменьшает вероятность развития стенокардии.
- Эмоциональную нестабильность. Меньше всего подвержены заболеваниям сердца оптимистически настроенные люди с уравновешенной психикой.
- Некоторые хронические заболевания. При сахарном диабете наблюдаются сосудистые изменения, влияющие и на работу сердечной мышцы. Помимо сахарного диабета на развитие приступа стенокардии могут повлиять ряд болезней пищеварительного тракта.
Стенокардия что это такое и как проявляется приступ обязательно необходимо знать людям с ишемической болезнью, так как отсутствие болезненных ощущений является и критерием эффективности лечения.
Симптомы
Основной симптом стенокардии это боль. Болезненные ощущения при стенокардии отличаются:
- Временными рамками. Больной может точно сказать, когда наступил приступ и когда он закончился.
- Развитием при определенных обстоятельствах. Стенокардическая боль возникает при физической нагрузке, реже при стрессах. Возникновение боли в покое свидетельствует уже об утяжелении протекания стенокардии.
- Постепенным стиханием болезненных ощущений в состоянии покоя, или после приема нитроглицерина.
- Продолжением приступа не более 15 минут. Если сильная болезненность ощущается дольше, то необходимо исключить инфаркт миокарда.

Провоцирующей физической нагрузкой для появления болевого приступа может служить подъем по лестнице или в гору, ускорение движения при ходьбе, работа по дому. Некоторые пациенты отмечают возникновение стенокардии, если выходят на улицу в ветреную погоду, так как для преодоления привычного расстояния требуется больше усилий.
По характеру боли при стенокардии могут быть:
- Давящими, сжимающими, реже жгучими, напоминающими изжогу. Некоторые больные описывают свои ощущения как присутствие инородного предмета в груди слева.
- С типичной локализацией за грудиной. Атипичный вариант расположения болезненности - в шее, зубах и нижней челюсти, левой руке, ключице, лопатке.
- С повышением АД, бледностью кожи и испариной.
Иногда приступ стенокардии проявляется только одышкой или ощущением сильных перебоев в работе сердца. Но даже при таком варианте развития болезни необходимо обследоваться.
Стенокардия симптомы и лечение зависят и от вида этой патологии:
- Стабильная стенокардия выставляется, когда очередной приступ возникает под воздействием одинакового уровня нагрузки. Подобный приступ не продолжается более 15 минут и быстро снимается одной таблеткой нитроглицерина.
- Нестабильная стенокардия является по сути ухудшением протекания болезни. При таком виде болезненные ощущения появляются и при меньших физических усилиях, продолжаются более 15 минут. Боль проходит длительно и часто для ее купирования необходимо две-три таблетки нитроглицерина.
Лечение
Что делать при стенокардии должен знать каждый человек, уже знакомый с подобными болезненными ощущениями. Правильные действия в момент приступа приведут к быстрому снятию всех симптомов, и будут являться профилактикой инфаркта. Врачи рекомендуют при приступе стенокардии следовать следующим правилам:
- Принять спокойное положение. Предпочтение лучше отдать позе сидя, а не лежа.
- Сразу принять нитроглицерин. Это может быть как таблетка, так и раствор. Обе формы лекарства помещают под язык, раствор предварительно капают в количестве двух капель на кусочек сахара или таблетку валидола. Уменьшение болей должно произойти на протяжении пяти минут, при необходимости через это время прием нитроглицерина повторяют.
- Успокоиться. Лучше всего для стабилизации психоэмоционального фона принять 30 капель валерианы, пустырника или валокордина.
- Если зафиксировано повышенное АД, то снижать его нет необходимости. После прекращения болей давление приходит обычно в норму.
- При отсутствии положительного эффекта лечения на протяжении 15 и более минут необходимо вызвать бригаду скорой помощи. Только инструментальные методы, прослушивание и осмотр квалифицированного специалиста помогут исключить инфаркт миокарда.
Приступ стенокардии является симптомом непорядка в организме. Обследование и установление основной причины повторяющихся болей в сердце необходимо для назначения эффективного лечения. При атеросклерозе назначаются препараты, уменьшающие количество холестерина в организме, усиливающие кровоснабжение и питание мышцы.
Профилактика
При стенокардии важно дозировать физическую нагрузку и не допускать влияние отрицательных эмоций. Назначенные препараты нужно принимать предложенным курсом. При утяжелении и учащении приступов нужно сообщать об этом врачу, который назначит дополнительное обследование.
www.goagetaway.com
Клиническая картина приступа стенокардии
Характер болевых ощущений заслуживает специального рассмотрения. Врач должен дать больному возможность описать свои ощущения собственными словами. Иногда больные четко описывают приступ стенокардии как давящую, режущую, как бы обжигающую сердце, сжимающую горло боль. Однако часто ангинозный приступ воспринимается не как явная боль, а как трудно определяемый дискомфорт: тяжесть, сжатие, стеснение, сдавление или тупая боль. Если врач ограничится в таких случаях вопросом о боли в груди, то этот важный симптом может остаться незамеченным. Иногда больной с явной стенокардией категорически отрицает боль, что может привести к диагностической ошибке.
Локализация и иррадиация боли. Загрудинная локализация болевых ощущений наиболее типична. В большинстве случаев боль начинается внутри грудной клетки за грудиной, чаще за ее верхней частью, и отсюда распространяется во все стороны. Реже боль начинается слева около грудины, в эпигастрии, в области левой лопатки или левого плеча.
Хорошо известна иррадиация ангинозных болей в левое плечо и руку, лопатку, шею, лицо, челюсть, зубы, а также в правое плечо и правую лопатку. Описаны редкие случаи иррадиации боли в левую половину поясницы и левую часть живота, в нижние конечности. Чем тяжелее приступ стенокардии, тем обширнее может оказаться зона иррадиации боли. Хотя иррадиация болевых ощущений — важный признак стенокардии, она совсем не обязательна для установи ления диагноза.
Важное значение имеет жест больного, который иногда может сказать врачу больше, чем словесное описание болевых ощущений в грудной клетке.
Надежным признаком ангинозного приступа является симптом «сжатого кулака», когда больной для описания своих ощущений кладет на грудину свой кулак или ладонь, или две ладони. Если больной не склонен к жестикуляции, то врач может попросить его указать жестом локализацию боли. Этот признак имеет важное дифференциально-диагностическое значение.
Если больной указывает локализацию и распространение боли одним пальцем, то боль вряд ли ангинозная. Тяжелые нарушения функции сердца, вызванные ишемией миокарда, редко сопровождаются болью в столь ограниченной области.
Боль даже атипичной локализации (только рука, только челюсть), если она возникает при нагрузке и проходит в покое, можно считать подозрительной на стенокардию. Приступы стенокардии могут провоцироваться эмоциональными факторами, холодной погодой (особенно после еды). Надо учитывать, что у некоторых больных стенокардию могут провоцировать только чрезвычайные нагрузки (рывки, ускорения), и она может не проявляться при меньшей активности больного.
Загрудинная боль, возникающая в покое, должна насторожить клинициста в отношении спонтанной стенокардии. Приступы стенокардии нередко возникают при сновидениях в фазе быстрого сна.
При сопоставлении болевых ощущений и нагрузок, выполняемых больным, враадолжен учитывать, что больные стенокардией могут испытывать дискомфорт при первых нагрузках (бритье, душ, поспешный уход на работу), но в дальнейшем в течение дня приступы стенокардии не появляются. Иногда у больных приступ стенокардии может пройти, несмотря на продолжение нагрузки, что объясняется включением коллатерального кровотока в ответ на локальную ишемию миокарда.
Интенсивность ангинозной боли заметно варьирует у разных больных. Выраженность болевого синдрома не находится в строгой зависимости от числа пораженных артерий сердца и тяжести их поражения. Часть эпизодов ишемии миокарда может не сопровождаться болевыми ощущениями. Болевые и безболевые эпизоды могут чередоваться, что установлено с помощью амбулаторного мониторирования ЭКГ.
Продолжительность ангинозного приступа при стенокардии почти всегда больше одной минуты и обычно меньше 15 мин. Чаще приступ стенокардии продолжается 2—5 мин, реже — 10 мин. Приступ будет короче и легче, если больной сразу же прекратит нагрузку и примет нитроглицерин. Таким образом, если приступ стенокардии вызван физическим напряжением, то его продолжительность и интенсивность в известной мере зависят от поведения больного. Приступ стенокардии, возникающий в ответ на эмоциональное напряжение, когда больной не в состоянии контролировать ситуацию, может стать затяжным и более интенсивным, чем приступ в ответ на физическую нагрузку.
Без приема нитроглицерина болевой приступ может затянуться. Болевой приступ дольше 15 мин требует вмешательства врача. В некоторых случаях затянувшийся приступ стенокардии может непосредственно предшествовать острому инфаркту миокарда.
Боль в течение нескольких секунд (менее 1 мин), как правило, не связана с коронарной патологией. Затяжная многочасовая боль (речь идет рне об инфаркте миокарда) также не коронарного происхождения.
При сборе анамнеза врачи часто не уделяют достаточного внимания началу боли. Боль при стенокардии сначала может быть слабовыраженной и постепенно нарастает.
А. В. Виноградов (1980) придает большое диагностическое значение структуре болевого приступа. Боль при стенокардии нарастает постепенно в виде следующих друг за другом и все усиливающихся приступов жжения и сжатия. Достигнув кульминации, которая всегда приблизительно одинакова по интенсивности для данного больного, боль быстро исчезает. Длительность нарастания боли всегда значительно превышает длительность ее исчезновения.
open-medicine.ru
Клиническая картина (особая форма стенокардии: важнейший признак стенокардии Принцметала) - Стенокардия - С - Медицинская энциклопедия - Medkurs.ru
Важнейшим диагностическим признаком стенокардии Принцметала является подъем сегмента ST на ЭКГ в момент болевого приступа, что указывает на ишемию не только субэндокардиального, но и субэпикардиального слоя миокарда. Выраженность изменений ЭКГ варьирует от незначительного смещения сегмента ST вверх на 2 мм до резкого подъема на 20-30 мм, в результате чего кривая ЭКГ приобретает монофазный характер.
Подъем сегмента ST регистрируется чаще в течение 10-20 мин, после чего он приходит к изоэлектрическому уровню. К особой форме стенокардии не относятся длительные подъемы сегмента ST, являющиеся одной из фаз эволюции электрокардиографической картины острого инфаркта миокарда.
В зависимости от локализации спазма в коронарном русле у некоторых больных признаком особой формы стенокардии может явиться преходящая депрессия сегмента ST, что в каждом отдельном случае требует специальных доказательств. В момент приступа возможны и другие, менее специфические изменения ЭКГ преходящего характера, в частности увеличение вольтажа зубцов и уширение зубца R, транзиторное появление зубца Q и кратковременное заострение зубца Т. Примерно у половины больных с особой формой стенокардии регистрируются разнообразные преходящие нарушения ритма сердца (экстрасистолия, пароксизмальная тахикардия и др.).
Описаны случаи клинической смерти, вызванные фибрилляцией желудочков.
Изменения ЭКГ чаще соответствуют передней локализации поражения миокарда, реже выявляются поражения задненижней или боковой локализации. У большинства больных локализация изменений ЭКГ соответствует локализации коронарных артерий, снабжающих кровью данный участок миокарда. Эта закономерность особенно хорошо прослеживается при поражении одной коронарной артерии. В промежутках между приступами ЭКГ может быть нормальной или измененной.
ЭКГ покоя вне приступа бывает нормальной, как правило, у больных с неизмененными или малоизмененными коронарными артериями. Нарушения ЭКГ в межприступном периоде выявляются тем чаще, чем больше распространенность коронарного артериосклероза. При стенозе нескольких ветвей коронарных артерий изменения ЭКГ покоя находят у 90% больных.
Далее по теме:
www.medkurs.ru
Клиническая картина (стенокардия напряжения) - Стенокардия - С - Медицинская энциклопедия - Medkurs.ru
Распознавание стенокардии является надежным путем диагностики ИБС, а оценка частоты и тяжести приступов стенокардии в зависимости от уровня физической активности позволяет оценить функциональное состояние коронарного кровообращения и миокарда. Уже на амбулаторном этапе обследования больного, опираясь лишь на детальный расспрос, жалобы и анамнез, не прибегая к сложным и дорогостоящим методам исследования, 60% больных можно правильно поставить диагноз ИБС.
Приступ стенокардии может проявляться в различных формах, но при анализе жалоб больного и расспросе важно уметь выделить существенные черты. Большое диагностическое значение могут иметь такие особенности приступа стенокардии, которые не являются обязательными компонентами ангинозного синдрома, но наличие которых может подтвердить диагноз. Наконец, могут быть выявлены такие признаки болевых ощущений, которые несвойственны ишемии миокарда и помогают исключить диагноз стенокардии.
Характер болевых ощущений заслуживает специального рассмотрения.
Больные описывают приступ стенокардии как боль — режущую, давящую, как бы обжигающую сердце и сжимающую горло. Однако нередко ангинозный приступ больными воспринимается не как явная боль, а как трудновыразимый дискомфорт, который может быть охарактеризован как тяжесть, сжатие, стеснение, сдавление или тупая боль. Если врач ограничивается в таких случаях вопросом, испытывает ли больной боль в груди, то этот важный симптом может остаться нераспознанным. Иногда больной с явной стенокардией может отрицать наличие у него болей, что ведет к диагностической ошибке.
Загрудинная локализация болевых ощущений с иррадиацией в левое плечо и руку наиболее типична. В большинстве случаев боль начинается внутри грудной клетки или за грудиной и отсюда распространяется во все стороны. Боль чаще локализуется за верхней частью грудины, чем за нижней ее частью. Реже она определяется слева от грудины, в эпигастрии, в области левой лопатки или левого плеча.
Хорошо известна иррадиация ангинозных болей в:
- лопатку;
- шею;
- лицо;
- челюсть;
- зубы;
- а также в правое плечо и правую лопатку.
Описаны редкие случаи иррадиации болей в левую половину поясницы и левую часть живота, в нижние конечности. Чем тяжелее приступ стенокардии, тем обширнее может оказываться зона иррадиации боли.
Хотя иррадиация болевых ощущений — важный признак стенокардии, ее наличие необязательно для установления диагноза. Важное значение имеет жест больного, который иногда может сказать врачу больше, чем словесное описание болевых ощущений в грудной клетке. Надежным признаком ангинозного приступа является симптом «сжатого кулака», когда больной для описания своих ощущений кладет на грудину свой кулак, ладонь или две ладони. Если больной не склонен к жестикуляции, врач может попросить больного указать жестом на локализацию боли.
Далее по теме:
www.medkurs.ru
Глава VII. Нестабильная стенокардия 7.3 Клиническая картина
Автор:
Крюков Н.Н., Николаевский Е.Н., Поляков В.П., Пичко Г.А.
Ишемическая болезнь сердца
(современные аспекты клиники, диагностики, лечения,
профилактики, медицинской реабилитации, экспертизы)
Термин “нестабильная стенокардия” (НС) используется для обозначения сердечной смерти (15-20% в течение 1 года). Выделение этой формы ИБС имеет большое практическое значение, потому что нацеливает врача на раннюю диагностику и интенсивное лечение больных с высоким риском фатальных осложнений.
К нестабильной стенокардии относят клинические формы:
- Впервые возникшая стенокардия нестабильного течения (в течение 1 мес после возникновения первого приступа стенокардии).
- Прогрессирующая стенокардия напряжения (внезапное увеличение частоты, тяжести, продолжительности приступов стенокардии напряжения в ответ на обычную для данного больного физическую нагрузку, снижение эффективности нитроглицерина и других лекарственных средств, ранее с успехом применявшихся пациентом).
- Тяжелые и продолжительные приступы стенокардии покоя (более 15-20 мин), в том числе тяжелые случаи спонтанной (вариантной) стенокардии.
- Ранняя постинфарктная и послеоперационная (после аортокоронарного шунтирования, транслюминальной ангиопластики) стенокардия.
К НС могут быть отнесены и другие формы ИБС: БИМ и микроваскулярная форма стенокардии, тяжелые и продолжительные приступы вазоспастической стенокардии Принцметала. К НС относятся несколько клинических форм ИБС, каждая из которых отличается существенными клиническими особенностями. Примерно у 2/3 больных НС наблюдаются затяжные приступы стенокардии покоя. На долю прогрессирующей стенокардии напряжения и впервые возникшей стенокардии приходится оставшаяся 1/3 случаев.
Впервые возникшая стенокардия
Впервые возникшая стенокардия (ВВС) диагностируется в тех случаях, когда приступы стенокардии напряжения и/или покоя впервые появились у пациента не более 1 месяца назад. Поначалу приступы могут напоминать боли при стабильной стенокардии напряжения. В типичных случаях приступы болей возникают на фоне физической или психоэмоциональной нагрузки, особенно в холодную и ветреную погоду, локализуются за грудиной, иррадиируют в левую руку, лопатку, плечо. Длительность боли не превышает 1-5 мин. Боль купируется нитроглицерином и/или прекращением действия провоцирующих факторов.
Приступы ангинозных болей повторяются все чаще, становятся более интенсивными и продолжительными. На протяжении 1-4 недель они приводят к снижению толерантности к физической нагрузке. Иногда боли появляются в покое и сопровождаются чувством нехватки воздуха, резкой слабостью, потливостью, головокружением. Каждый такой ангинозный приступ у больных с описанным нестабильным течением ВВС может закончиться развитием ИМ или даже внезапной смертью.
ВВС не является синонимом НС и не всегда может быть связана с осложненной атеросклеротической бляшкой. В этих случаях ВВС характеризуется более “спокойным” стабильным течением: приступы стенокардии, хотя и рецидивируют, но провоцируются обычно значительным физическим или психо-эмоциональным напряжением, толерантность больных длительное время не снижается. С самого начала имеет место медленно формирующийся стеноз КА, который на определенном этапе становится лишь гемодинамически значимым и проявляется впервые возникшей стенокардией напряжения, которая сразу носит стабильный характер. Через 1-1,5 месяца от начала заболевания такое течение ИБС расценивается как стабильная стенокардия напряжения.
Характер дальнейшего течения ВВС у пациента с недавно появившимися ангинозными приступами предсказать очень трудно. Поэтому каждый такой случай требует от врача самого пристального внимания к развитию всех симптомов болезни. Каждый больной с ВВС должен наблюдаться в кардиологическом стационаре, где ему может быть оказана своевременная медицинская помощь и проведено соответствующее. Рассматривая особенности болевого син- дрома при ВВС следует иметь в виду сравнительно высокую частоту возникновения у лиц молодого возраста атипичной стенокардии.
Боли в области сердца могут иметь значительную продолжительность, нередко локализуются не за грудиной, а в области верхушки сердца, слева от грудины или в эпигастрии, часто провоцируются не физической нагрузкой, а возникают как бы спонтанно. Это подчеркивает значение динамической окклюзии коронарной артерии, обусловленной ее спазмом.
Прогрессирующая стенокардия напряжения
Прогрессирующая стенокардия напряжения (ПС) всегда расценивается как НС. Она возникает у больных с более или менее длительным анамнезом стабильной стенокардии напряжения, свидетельствуя об “обострении” заболевания. В диагностике ПС ориентируются на изменившийся характер болевого синдрома:
- У больных происходит значительное учащение и увеличение длительности и интенсивности приступов стенокардии напряжения.
- Болевые приступы провоцируются все меньшей физической или психоэмоциональной нагрузкой, свидетельствуя об изменении функционального класса стенокардии (III ФК).
- К стенокардии напряжения присоединяются приступы стенокардии покоя (IV ФК).
- Заметно снижается эффективность нитроглицерина и других антиангинальных препаратов, ранее использовавшихся больными для купирования или профилактики стенокардии.
Стенокардия покоя
Тяжелые и продолжительные приступы стенокардии покоя представляют собой один из наиболее опасных в прогностическом отношении клинических вариантов НС. По некоторым данным, частота развития ИМ в течение 1-2 месяцев от момента возникновения первых таких ангинозных приступов достигает 40-50%, а летальность - 11-15%. По сути эта форма может выявляться как у больных с прогрессирующей стенокардией напряжения (в тех случаях, когда к стенокардии напряжения присоединяются приступы стенокардии покоя), так и у пациентов с ВВС и стенокардией Принцметала. Возможно также внезапное появление подобных болевых приступов на фоне относительно стабильного течения заболевания. Эта форма НС клинически проявляется повторными и тяжелыми приступами стенокардии покоя продолжительностью более 1520 минут.
Интенсивная загрудинная боль нередко сопровождается остро наступающей слабостью, потливостью, одышкой, преходящими нарушениями ритма и проводимости и/или внезапным снижением АД. Боль появляется в покое, без предшествующих нагрузок, и становится все более рефрактерной к нитроглицерину. Для ее купирования нередко требуется применение наркотических анальгетиков. Толерантность к физической нагрузке резко падает. Тяжелые и частые приступы спонтанной (вариантной) стенокардии Принцметала также относятся к прогностически весьма неблагоприятной форме НС. У 1/4 - 1/2 больных со спонтанной вариантной стенокардией в течение ближайших 2-3 месяцев развивается ИМ или внезапная сердечная смерть.
Ранняя постинфарктная стенокардия
Ранняя постинфарктная стенокардия, возникающая в период от 48 ч до 2 недель от начала острого ИМ, по своему прогностическому значению также относится к НС. Возобновление ангинозных приступов в раннем постинфарктном периоде существенно ухудшает как ближайший, так и отдаленный прогноз ИМ: к концу первого года частота рецедивов ИМ достигает 50%, а летальность - 17%. Свидетельствует о неполном тромболизисе в окклюзированной КА и о продолжающемся формировании тромба, в том числе и в других сосудистых областях, если имеет место многососудистое поражение КА.
Клинически ангинозная боль у этих больных мало чем отличается от обычной стенокардии. Встречаются случаи тяжелой стенокардии покоя и/или при малых нагрузках, рефрактерных к антиангинальной терапии. Во всех случаях раннее возобновление стенокардии у больного с ИМ расценивается как НС. Тщательный анализ основных характеристик болевого синдрома и других анамнестических данных позволяет выделить среди больных ИБС пациентов с нестабильным течением заболевания.
 ОГЛАВЛЕНИЕ
ОГЛАВЛЕНИЕ
Глава I
АТЕРОСКЛЕРОЗ
Крюков Н.Н., Николаевский Е.Н., Павлова Т.В., Пичко Г.А.
1.2 Патогенез
Глава II
АТЕРОСКЛЕРОЗ ПРИ САХАРНОМ ДИАБЕТЕ
Шустов С.Б.
Глава III
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
Крюков Н.Н., Николаевский Е.Н.
Глава IV
ВНЕЗАПНАЯ СЕРДЕЧНАЯ СМЕРТЬ
Николаевский Е.Н., Поляков В.П.
Глава V
СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ
Крюков Н.Н., Николаевский Е.Н., Поляков В.П., Павлова Т.В., Пичко Г.А.
Глава VI
ОСОБЫЕ ФОРМЫ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Николаевский Е.Н, Крюков Н.Н.
Глава VII
НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ
Крюков Н.Н., Николаевский Е.Н., Поляков В.П., Пичко Г.А.
Глава VIII
ИНФАРКТ МИОКАРДА
Крюков Н.Н., Николаевский Е.Н., Поляков В.П., Качковский М.А., Пичко Г.А.
Глава IX
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ
Свистов А.С., Рыжман Н.Н., Поляков В.П.
Глава X
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Крюков Н.Н., Николаевский Е.Н.
Глава XI
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОБРАТИМОЙ ИШЕМИЧЕСКОЙ ДИСФУНКЦИИ
Свистов А.С., Никифоров В.С., Сухов В.Ю.
Глава XII
НАРУШЕНИЯ РИТМА И ПРОВОДИМОСТИ
Крюков Н.Н., Николаевский Е.Н., Поляков В.П., Пичко Г.А.
Глава XIII
СОВРЕМЕННОЕ СОСТОЯНИЕ И ПЕРСПЕКТИВЫ КАРДИОХИРУРГИИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Хубулава Г.Г., Пайвин А.А., Юрченко Д.Л.
Глава XIV
ЭКСПЕРТИЗА ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА
Додонов А.Г., Николаевский Е.Н.
Глава XV
ВОССТАНОВИТЕЛЬНОЕ ЛЕЧЕНИЕ БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Удальцов Б.Б., Николаевский Е.Н., Додонов А.Г.
Глава XVI
МЕДИКО-ПСИХОЛОГИЧЕСКАЯ РЕАБИЛИТАЦИЯ БОЛЬНЫХ ИНФАРКТОМ МИОКАРДА
Сухова Е.В.
www.medpro.ru










