Эндоскопическая картина неспецифического язвенного колита. Эндоскопическая картина няк
Эндоскопическая диагностика неспецифического язвенного колита и болезни Крона
Эндоскопическая диагностика неспецифического язвенного колита и болезни Крона
Эпидемиология и патоморфология
Болезнь Крона (терминальный илеит, т.е. воспаление слизистой конечного отдела тонкой кишки) впервые описана в 1932 г B.Crohn, подробно описавшем клиническую картину 14 случаев заболевания.
Дальнейшие наблюдения показали, что воспалительный процесс поражает не только тонкую кишку, но может с большей или меньшей частотой распространяться на все отделы пищеварительного тракта: слепую и выходящую кишку (В.Crown, 1949), желудок и двенадцатиперстную кишку (H.Fahimi и соавт., 1963), пищевод (N.Dyer и соавт., 1969). Изолированное поражение толстой кишки, а также вовлечение в процесс анального канала было описано H.Lockhart-Mummery и соавт., I960, 1964.
К настоящему времени сложилось представление о неспецифическом язвенном колите (НЯК) как о хроническом рецидивирующем заболевании толстой кишки характеризующимся тяжелым диффузным язвенно-воспалительным поражением ее слизистой оболочки. По различным данным, частота НЯК варьирует в зависимости от географических регионов от 1 до 156 больных на 100000 населения. Наибольшее число случаев приходится на возраст 20–40 лет. Однако в последнее время отмечается второй пик роста заболеваемости в возрасте 60–70 лет.
При язвенном колите в патологический процесс преимущественно вовлекается только слизистая оболочка и подслизистый слой, в отличие от болезни Крона, при которой один из кардинальных признаков – распространение воспалительного инфильтрата на все слои кишечной стенки (рис. 1).
Диагностика
Диагностику проводят в несколько этапов (рис. 2). Основным условием постановки правильного диагноза является проведение эндоскопического, гистологического и, при необходимости, рентгенологического исследования всем больным.
Рисунок 2. Алгоритм диагностики
В отличие от неспецифического язвенного колита (90-95% больных с НЯК имеется поражение прямой кишки), при болезни Крона значительно чаще выявляют поражение тонкой кишки, прямая кишка при болезни Крона реже изменена, обычно отсутствуют массивные кровотечения, чаще наблюдаются перианальные изменения, поражение носит сегментарный характер (чередование зон поражения и неизмененных участков слизистой), наблюдаются свищи, при биопсии выявляют гранулемы или трансмуральное повреждение (табл. 1).
Таблица 1 Дифференциальный диагноз
Эндоскопическое исследование (в острой фазе проводится без предварительной подготовки клизмами).
Активность воспаления при НЯК оценивают эндоскопически по нескольким признакам: выраженность складок, гиперемия и отек слизистой, наличие или отсутствие сосудистого рисунка, зернистость слизистой оболочки, наличие контактной или спонтанной кровоточивости, эрозий, язвенных дефектов, псевдополипов, фибринозных наложений, гноя на слизистой кишки. По совокупности этих признаков выделяют три степени активности воспалительного процесса (по Truelove, 1981): I степень – минимальная активность, II степень – умеренная активность и III степень – резко выраженная активность (табл. 2). При ремиссии может выявляться бледность слизистой оболочки и перестройка сосудистого рисунка. При длительном течении заболевания, в сохранившихся островках слизистой оболочки наблюдается отек и избыточная регенерация эпителия с образованием псевдополипов. Использование фиброколоноскопии значительно улучшило диагностику неспецифического язвенного колита. Колоноскопия позволяет достоверно оценивать протяженность и тяжесть поражения, особенно при подозрении на наличие малигнизации.
Таблица 2. Эндоскопические признаки степени активности НЯК
В диагностике болезни Крона эндоскопический метод исследования пищеварительного тракта также имеет важнейшее значение. Неравномерное утолщение слизистой оболочки, наличие узких язв-трещин, сужение просвета кишки - картина "булыжной мостовой". Однако при начальных стадиях заболевания и формировании рубцовых изменений подобной типичной картины получить не удается. Только прицельная биопсия, выполненная при эндоскопическом исследовании, может подтвердить диагноз. Следует помнить, что при болезни Крона патологический процесс вначале возникает в подслизистом слое, поэтому необходимо включать участок данного слоя в биопсийный материал.
Выводы
Таким образом, ведущее место в дифференциальной диагностике данных заболеваний занимают «визуальные» инструментальные методы. А для диагностики язвенного колита эндоскопическое исследование толстой кишки является приоритетным методом. Оно дает возможность не только поставить диагноз на основании эндоскопических данных, но и визуально установить протяженность поражения и оценить степень активности воспаления в слизистой оболочке толстой кишки, получить биопсийный материал для гистологического исследования.
Источники
- Логинов А.С., Парфенов А.И. Болезни кишечника. М., Медицина. 2000, с. 323-370.
- Шептулин А.А. Неспецифический язвенный колит: современные представления о патогенезе, диагностике и лечении. Клинические перспективы гастроэнтерологии, гепатологии. 2001, № 5, с. 8-12.
- Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. М., Триада-Х. 1998, с. 342-365.
- Ивашкин В.Т. Синдром диареи. М.: ГЭОТАР Медицина, 2000; 135.

| Следующая > |
Диагностика НЯК (неспецифического язвенного колита)
Содержание статьи

Колики в кишечнике
Неспецифический язвенный колит – это болезнь, характеризующаяся изменениями слизистой оболочки толстого кишечника. Воспаление наблюдается в нижней части толстой кишки, затрагивая прямую кишку тоже. Недуг протекает в постоянной или рецидивирующей формах. Чтобы поставить точный диагноз, необходима диагностика неспецифического язвенного колита, включающая проверенные и современные методы исследования.
Жалобы больного
Это основной метод диагностики. Самые распространенные признаки недуга заключаются в частом стуле до 20 раз в день, но в особых тяжелых случаях в каловых массах присутствует кровь. Часто человек обращается за помощью к врачу с кровотечением, болезненными ощущениями во время дефекации, острыми коликами в животе, общей слабостью, рвотой и температурой тела до 40 градусов.
Осмотр врачом
В зависимости от стадии развития болезни, возможны проявления сухости кожи и языка из-за обезвоживания организма. Пациент при пальпации области живота врачом может почувствовать резкие боли, доходящие иногда до перитонита, представляющего собой напряжения брюшной части из-за воспаления. Это свидетельствует про появление дыр в стенках толстого кишечника. Хороший результат дает пальцевой осмотр прямой кишки, позволяющий найти все гнойные образования в стенке прямой кишки, свищи, трещинки, уплотнения или бугристость прямой кишки. Этот способ поможет обнаружить наличие крови, гноя и слизи.
Анализы
При язвенном колите диагностика в лаборатории предполагает обследование больного, которому придется сдать:
- Общий анализ крови. Такой стандартный анализ позволит найти воспалительный процесс, для которого характерно увеличение уровня лейкоцитов в крови. Этот показатель составляет 9,0*10 в 9 степени/л. Также наблюдается повышение СОЭ, но при внутреннем кровотечении уровень гемоглобина наоборот понижается, в зависимости от количества потерянной крови.
- Анализ кала. Обследование способно определить наличие скрытой крови в каловых массах;Биохимический анализ крови. Повышение в организме С-реактивного белка и понижение общего белка показывает на воспаление. По статистике, в 60% пациентов обнаруживают антинейтрофильные цитоплазматические антитела. Эти микроорганизмы действую против нейтрофилов, которые имеют свойство атаковать и становятся причиной развития воспаления.
- Микробиологическое исследование. Пациент должен сдать посевы, которые берутся со слизистой, чтобы исключить инфекционную форму недуга. Организм проверяется на наличие патогенной флоры, на разные типы вирусов, хламидии, гельминты.
Колоноскопия или эндоскопический осмотр толстой кишки
Процедура проводится с гистологическим исследованием и биопсией. Этот метод точно определит неспецифический недуг. Исследование на клеточном уровне проводится, чтобы поставить более точный диагноз, ведь существует схожесть язвенного колита и болезни Крона из-за аналогичной эндоскопической картины. При колоноскопии появляется покраснение и отечность слизистой сигмовидной и толстой кишки, а также остальных областей толстого кишечника. Исследование сглаживает выпячивание наподобие ребер в прямой кишке, делая ее гофрированной.
Эндоскопия помогает обнаружить язвенные образования разного размера в слизистой оболочке в зависимости от стадии поражения или участки с кровотечениями. Такие дефекты часто находятся при средней и высшей тяжести протекания болезни. Язвы отличаются разными размерами, а дно их иногда покрывается фибрином или гнойными выделениями.При средней стадии язвенного колита язвенные образования могут отсутствовать, хотя слизистая будет отмечаться рисунком в виде мелкого зерна. Если исследование показало наличие лишь одной язвы, то это может свидетельствовать о раке кишечника, хотя не нужно ранее срока паниковать. В этом случае, врач берет кусочек ткани из обнаруженного дефекта на биопсию и дальнейшую диагностику. Колоноскопия поможет определить тяжесть и длительность развития болезни.
Магнитно-резонансная томография
Аппарат МРТ
МРТ позволяет проверить любой больной орган на клеточном уровне. Способ диагностики основывается на способности ядер атомов реагировать на электромагнитные волны. Часто во время проведения процедуры используется контраст для более качественной диагностики няк. Жидкость состоит из жировой эмульсии с гадолинием или оксидов железа. Чтобы снизить перистальтику кишечника применяются спазмолитики, которые вводятся внутривенно или добавляются в выпиваемую воду. Это способствует улучшению проведения процедуры обследования слизистой.
Для более результативного осмотра используется искусственное вздутие кишечника с помощью ректальной клизмы или введения контраста пероральным способом. Чтобы снизить всасывание средства в организм пациента, применяются специальный составы для замедления этого процесса. Проведение такого метода диагностики не рекомендуется людям, страдающим клаустрофобией, эпилептическими и судорожными припадками. Перед процедурой врач должен быть осведомлен о наличии аллергических реакций на применяемый раствор, пластырей на теле или татуировок.
Рентген
Такой вид диагностики определяет токсический мегаколон. Это расширение толстого кишки, которое может угрожать жизни человека. Рентгенологическое исследование помогает обнаружить скопление газов в поперечном отделе кишечника или в брюшной полости, что свидетельствует о перфорации язвенной болезни. Отмечается исчезновение гаустр и неравномерность рисунка из-за развития язвенных образований. При затянувшейся болезни тяжелой формы просвет толстой кишки значительно сужается, а стенки кишечника отличаются повышенной жесткостью. Обострение недуга укорачивает толстую кишку из-за воспалительного процесса в организме человека.
Патоморфологическая диагностика
Исследование способно выявить, какую стадию развития имеет неспецифический недуг за счет симптоматики, осмотра и жалоб пациента:
- Легкая стадия подразумевает отечность и воспалительный процесс слизистой оболочки.
- Средняя степень отмечается воспалением, развитием язвенных дефектов и небольшого кровотечения.
- Тяжелая форма недуга представляет собой множественное появление язвенных образований, которые приводят к сглаживанию и потере рельефности слизистой. Из-за активного процесса восстановления возникают псевдополипы. Часто эта фаза обусловлена повышенным риском развития токсикоза, который становится причиной воспаления брюшной области и вздутия живота. При таких симптомах другой вид диагностики противопоказан.
Ирригоскопия
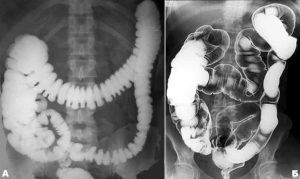
Снимок после ирригоскопии
Такой вид исследования проводится для получения полной информации о состоянии толстого кишечника, его рельефности и размера. Диагностика язвенного колита менее травматична, поэтому рекомендована пациентам, которым нельзя проводить колоноскопию по каким-либо причинам. После процедуры врач будет знать о состоянии стенок кишечника не только на прямых участках, но и на изгибах.
С помощью клизмы вводится контрастное вещество после предварительного очищения кишечника. Затем делается несколько снимков при изменении положения тела больного. После этого, толстая кишка опорожняется от контраста, позволяя изучить способность ее к сокращениям и рельеф. Если требуется более четкие рентгеновские снимки, то кишечник заполняется воздухом. Этот способ диагностики называется двойным контрастом. Вещество, оставшееся на стенках кишечника, помогает более детально рассмотреть его заднюю стенку.
Такое исследование не применяется у людей с большой длинной кишечника и у ослабленных больных. Также процедура запрещена при подозрении на кишечную непроходимость. Ирригоскопия подразумевает использование контраста на водорастворимой основе при угрозе перфорации стенок кишечника.
Ректороманоскопия
Дифференциальная диагностика проводится с помощью ректоскопа для обследования прямой и всех отделов сигмовидной кишки. Устройство для процедуры представляет собой жесткую трубку, длина которой достигает 30 см, а диаметр – 2 см. Прибор оснащен специальным аппаратом для подачи воздуха, осветителем и линзами. Благодаря исследованию врач способен увидеть состояние слизистой и найти такие новообразования как трещинки, опухоли, полипы, геморроидальные узлы, рубцы и пр. Если возникнет необходимость, то можно провести биопсию.
Ректороманоскопия не занимает много времени и проводится в больнице. Пациенту приходится снять всю одежду ниже пояса и принять коленно-локтевую позу или лечь на бок. Сначала врач исследует прямую кишку пальцами, после чего в анальное отверстие вводи ректоскоп на 5 см. Остальные манипуляции проводятся благодаря визуальному наблюдению, когда прибор продвигается лишь по каналу кишечника.
Гибкая сигмоскопия
Этот диагностический метод предполагает введение гибкого оптического аппарата с источником света на конце для исследования сигмовидной кишки. Процедура занимает всего лишь несколько минут. Такой осмотр не позволяет осмотреть более высокие отделы толстого кишечника. Сигмоскопия имеет небольшой риск перфорации толстой кишки.
УЗИ
Ультразвуковое исследование помогает быстро и эффективно установить расположение, установить размер и состояние кишечника при язвенном колите. Этот способ исследования полностью безопасен, позволяя применять его почти во всех направлениях медицины. В основном, процедура проводится при подозрении развития заболевания в брюшной части организма. Врачи советуют делать УЗИ кишечника для определения толщины стенок обследуемого органа, предотвращая возникновения разных недугов. Такое исследование незаменимо при динамическом наблюдении за пациентами с язвенным колитом, определяя действенность назначенной терапии.
Компьютерная томография
КТ часто называют виртуальной колоноскопией. Чтобы получить полную картину внутренней области толстого кишечника используются минимальные дозы рентгеновского облучения во время процедуры. Исследование занимает не более 20 минут и совершенно безболезненно. Этот метод диагностики поможет выявить утолщение стенки толстой кишки и неспецифический колит.
Во время процедуры больной ложится на специальный стол, а в анальное отверстие вводится трубка на глубину 5 см для подачи воздуха, позволяя расправить толстую кишку. Потом пациент помещается вместе со столом в рентгеновский аппарат. Во время работы прибор начинает вращаться по спирали, делая снимки с разных ракурсов. Что более качественного исследования применяется контрастный раствор на йодной основе. Жидкость вводится ректальной клизмой. Она не имеет свойства всасываться в кишечник, а окрашиванию поддается лишь слизистая органа.
uvasgastrit.ru
Диагностика и классификация неспецифического язвенного колита
Неспецифический язвенный колит - хроническое воспалительное заболевание кишечника , характеризующееся поверхностным воспалением слизистой оболочки, ректальным кровотечением, диареей и болью в животе. В отличие от болезни Крона, неспецифический язвенный колит обычно ограничивается толстой кишкой, а само воспаление ограничено слизистой оболочкой. Заболевание затрагивает любые возрастные группы от младенцев до пожилых людей, с максимальным пиком заболеваемости в возрасте от 15 до 30 лет и между 50 и 70 годами.
Механизм возникновения и развития неспецифического язвенного колита
Хотя точный механизм возникновения и развития болезни (этиопатогенез) неспецифического язвенного колита до сих пор точно не установлен, выявлено несколько иммунологических, генетических и экологических факторов, способствующих заболеванию. В последние годы осносвной фокус исследований переместился на взаимодействие между кишечной микробиотой и защитными механизмами кишечного барьера, слизистым слоем и иммунной системой слизистой оболочки. Язвенный колит можно рассматривать как иммуно-опосредованное расстройство, которое развивается у генетически предрасположенных людей из-за дисрегулированных иммунных реакций против внутрипросветных антигенов в кишечнике.
В недавнем метаанализе исследований ассоциации генома для болезни Крона и неспецифического язвенного колита были идентифицированы более 160 ассоциированных с воспалительными заболеваниями кишечника локусов. Многие из них связаны как с язвенным колитом, так и с болезнью Крона. Более низкая наследуемость у монозиготных близнецов в 15% при неспецифическом язвенном колите и 30% при болезни Крона, указывает на то, что генетический вклад при колите значительно слабее, чем при болезни Крона, а факторы окружающей среды оказывают чрезвычайно сильное влияние на болезнь, как на рост заболеваемости язвенным колитом так и его распространение во всем мире.
Интересно, что дети, эмигрировавшие вместе с родителями из районов с низкой распространенностью заболевания язвенным колитом в райны с высокими показателеми, заболевали язвенным колитом чаще чем их родители. Это говорит о том, что факторы окружающей среды во время младенчества и раннего детства влияют на развивающуюся иммунную систему и микробиоту кишечника, и имеют решающее значение в развитии неспецифического язвенного колита. Питание с высоким содержанием насыщенных жиров, обычное явление для современной повседневной пищи, изменяет состав кишечной микрофлоры, что приводит к увеличению числа колитов.
Диагностические критерии неспецифического язвенного колита
Диагностика неспецифического язвенного колита основана на истории болезни и клинической оценке, а затем подтверждается лабораторными, радиологическими, эндоскопическими, гистологическими и серологическими результатами.
Наиболее важные диагностические критерии
1. Клинические симптомы, которые должны присутствовать на не менее 4 недель:- Диарея- Явные или оккультные (скрытые) ректальное кровотечения. Оккультное кровотечение распознаются только при анализе кала на скрытую кровь - Боль в животе до, после или во время дефекации- Необходимо исключить следующие кишечные инфекции: Salmonella, Shigella, Yersinia, Campylobacter, E coli 0157: H7, Clostridium difficile.
2. Лабораторные показатели заболевания- Железодефицитная анемия - Тромбоцитоз - Гипоальбуминемия - Аутоантитела: перинуклеарные антинейтрофильные цитоплазматические антитела АНЦА, антитела к бокаловидным клеткам кишечника GAB- Повышенный фекальный кальпротектин
3. Эндоскопические особенности и гистологические критерии
Пациенты с язвенным колитом классифицируются в зависимости от распространённости и тяжести заболевания, возраста, особенностей проявлений и генетических маркеров. Перед постановкой диагноза следует исключить инфекционные, ишемические и иные причины колита.
Однако общепринятого каталога хорошо определенных критериев или балльной оценки для классификации язвенного колита не существует. В связи с чем у 5-10% пациентов с воспалительными заболеваниями кишечника нет возможности поставить точный диагноз, неспецифический язвенный колит или болезнь Крона.
Медицинская история и клинические проявления НЯК
Анамнез пациента должен включать вышеперечисленные клинические симптомы,соответствующие воспалительному заболеванию кишечника и возможный семейный анамнез, так как родственники первой степени у пациентов с НЯК имеют в 10-15 раз повышенный риск развития заболевания. Клинически НЯК характеризуется кровавой диареей и хронической абдоминальной болью, неспецифическое воспаление слизистой оболочки в терминальной подвздошной кишке встречается у 10-20% пациентов с язвенным колитом. Вовлечение верхних отделов желудочно-кишечного тракта является спорным вопросом, особенно у детей.
Общая клиническая картина в основном зависит от степени поражения кишечника, активности болезни, а также внеуниверсальных проявлений и осложнений. Воспалительные артропатии и первичный склерозирующий холангит являются наиболее распространенными и важными внеуниверсальными проявлениями при неспецифическом язвенном колите и диагностируются примерно у 2-10% пациентов. Другие встречающиеся вне кишечные проявления включают: кожу (узловатая эритема, гангренозная пиодермия), глаза (эписклерит, увеит) и кости (остеопороз).
Эндоскопическая диагностика НЯК
При диагностировании пациенты должны пройти эндоскопическую оценку состояния, илеоколоноскопию и гастродуоденоскопию. По степени заболевания, пациенты классифицируются как имеющие проктит, левосторонний колит или панколит. В отличие от взрослых НЯК у детей, чаще затрагивает всю ободочную кишку (панколит) и поэтому чаще ассоциируется с острым колитом.
Лабораторные и серологические маркеры
Лабораторные особенности не являются специфическими для неспецифического язвенного колита маркерами. Они обнаруживают сам факт воспалительного процесса или проблемы с усваиваемостью:дефицит железа, анемия, и могут помочь оценить активность болезни, а также возможные осложнения. Наиболее часто изучаемыми серологическими маркерами при воспалительных заболеваниях кишечника являются антинейтрофильно-цитоплазматические антитела (АНЦА) и антитела к Saccharomyces cerevisiae (ASCA). Перинуклеарные или атипичные АНЦА можно найти у 50-70% пациентов с язвенным колитом и менее чем у 10% пациентов с болезнью Крона. Положительность АНЦА и отрицательный тест на специфичные для болезни Крона антитела к Saccharomyces cerevisiae указывают на то, что НЯК более вероятен, чем болезнь Крона.
У пациентов с неклассифицированным воспалительным заболеванием кишечника определение ANCA и ASCA может помочь в установлении окончательного диагноза. Другим серологическим маркером, специфичным для НЯК, являются антитела к бокаловидным клеткам кишечника GAB, встречающиеся у 15-28% пациентов с язвенным колитом. Если аутоантигенные мишени, используемые для тестирования, правильно подобраны и подготовлены, GAB являются высокоспецифичными для НЯК.
Индексы активности язвенного колита
Для классификации и прогноза лечения НЯК существует несколько индексов активности, хотя для клинической практики достаточно описать активность болезни как мягкую - стул с кровью до четырех раз в день, умеренную - стул от четырех до шести раз в день и тяжелую - стул более шести раз в день температура, тахикардия. При фульминантном колите (быстропрогрессируюшем, остром), как самой тяжелой форме, стул с кровью более 10 раз в день, с анемией и признаками токсического мегаколона.
.Оригинал статьи: Conrad K, et al, Diagnosis and classification of ulcerative colitis, Autoimmun Rev (2014), http://dx.doi.org/10.1016/j.autrev.2014.01.028
empedokl.ru
Эндоскопическая диагностика неспецифического язвенного колита и болезни Крона
Эндоскопическая диагностика неспецифического язвенного колита и болезни Крона
Эпидемиология и патоморфология
Болезнь Крона (терминальный илеит, т.е. воспаление слизистой конечного отдела тонкой кишки) впервые описана в 1932 г B.Crohn, подробно описавшем клиническую картину 14 случаев заболевания.
Дальнейшие наблюдения показали, что воспалительный процесс поражает не только тонкую кишку, но может с большей или меньшей частотой распространяться на все отделы пищеварительного тракта: слепую и выходящую кишку (В.Crown, 1949), желудок и двенадцатиперстную кишку (H.Fahimi и соавт., 1963), пищевод (N.Dyer и соавт., 1969). Изолированное поражение толстой кишки, а также вовлечение в процесс анального канала было описано H.Lockhart-Mummery и соавт., I960, 1964.
К настоящему времени сложилось представление о неспецифическом язвенном колите (НЯК) как о хроническом рецидивирующем заболевании толстой кишки характеризующимся тяжелым диффузным язвенно-воспалительным поражением ее слизистой оболочки. По различным данным, частота НЯК варьирует в зависимости от географических регионов от 1 до 156 больных на 100000 населения. Наибольшее число случаев приходится на возраст 20–40 лет. Однако в последнее время отмечается второй пик роста заболеваемости в возрасте 60–70 лет.
При язвенном колите в патологический процесс преимущественно вовлекается только слизистая оболочка и подслизистый слой, в отличие от болезни Крона, при которой один из кардинальных признаков – распространение воспалительного инфильтрата на все слои кишечной стенки (рис. 1).
Диагностика
Диагностику проводят в несколько этапов (рис. 2). Основным условием постановки правильного диагноза является проведение эндоскопического, гистологического и, при необходимости, рентгенологического исследования всем больным.
Рисунок 2. Алгоритм диагностики
В отличие от неспецифического язвенного колита (90-95% больных с НЯК имеется поражение прямой кишки), при болезни Крона значительно чаще выявляют поражение тонкой кишки, прямая кишка при болезни Крона реже изменена, обычно отсутствуют массивные кровотечения, чаще наблюдаются перианальные изменения, поражение носит сегментарный характер (чередование зон поражения и неизмененных участков слизистой), наблюдаются свищи, при биопсии выявляют гранулемы или трансмуральное повреждение (табл. 1).
Таблица 1 Дифференциальный диагноз
Эндоскопическое исследование (в острой фазе проводится без предварительной подготовки клизмами).
Активность воспаления при НЯК оценивают эндоскопически по нескольким признакам: выраженность складок, гиперемия и отек слизистой, наличие или отсутствие сосудистого рисунка, зернистость слизистой оболочки, наличие контактной или спонтанной кровоточивости, эрозий, язвенных дефектов, псевдополипов, фибринозных наложений, гноя на слизистой кишки. По совокупности этих признаков выделяют три степени активности воспалительного процесса (по Truelove, 1981): I степень – минимальная активность, II степень – умеренная активность и III степень – резко выраженная активность (табл. 2). При ремиссии может выявляться бледность слизистой оболочки и перестройка сосудистого рисунка. При длительном течении заболевания, в сохранившихся островках слизистой оболочки наблюдается отек и избыточная регенерация эпителия с образованием псевдополипов. Использование фиброколоноскопии значительно улучшило диагностику неспецифического язвенного колита. Колоноскопия позволяет достоверно оценивать протяженность и тяжесть поражения, особенно при подозрении на наличие малигнизации.
Таблица 2. Эндоскопические признаки степени активности НЯК
В диагностике болезни Крона эндоскопический метод исследования пищеварительного тракта также имеет важнейшее значение. Неравномерное утолщение слизистой оболочки, наличие узких язв-трещин, сужение просвета кишки - картина "булыжной мостовой". Однако при начальных стадиях заболевания и формировании рубцовых изменений подобной типичной картины получить не удается. Только прицельная биопсия, выполненная при эндоскопическом исследовании, может подтвердить диагноз. Следует помнить, что при болезни Крона патологический процесс вначале возникает в подслизистом слое, поэтому необходимо включать участок данного слоя в биопсийный материал.
Выводы
Таким образом, ведущее место в дифференциальной диагностике данных заболеваний занимают «визуальные» инструментальные методы. А для диагностики язвенного колита эндоскопическое исследование толстой кишки является приоритетным методом. Оно дает возможность не только поставить диагноз на основании эндоскопических данных, но и визуально установить протяженность поражения и оценить степень активности воспаления в слизистой оболочке толстой кишки, получить биопсийный материал для гистологического исследования.
Источники
- Логинов А.С., Парфенов А.И. Болезни кишечника. М., Медицина. 2000, с. 323-370.
- Шептулин А.А. Неспецифический язвенный колит: современные представления о патогенезе, диагностике и лечении. Клинические перспективы гастроэнтерологии, гепатологии. 2001, № 5, с. 8-12.
- Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. М., Триада-Х. 1998, с. 342-365.
- Ивашкин В.Т. Синдром диареи. М.: ГЭОТАР Медицина, 2000; 135.
| Следующая > |
www.spontan.ru
Диагностика неспецифического язвенного колита
Диагноз язвенного колита формулируют с учётом характера течения (рецидивирования) заболевания, распространённости процесса, степени тяжести заболевания и фазы болезни с указанием местных и системных осложнений. Например: язвенный колит, тотальное поражение, хроническое рецидивирующее течение средней степени тяжести.
К моменту установления диагноза приблизительно у 20% пациентов выявляют тотальный колит, у 30—40% — левостороннее поражение, у 40—50% — проктит или проктосигмоидит.
В настоящее время для оценки тяжести атаки язвенного колита обычно пользуются критериями, представленными в табл. 1.
Таблица 1
Критерии тяжести язвенного колита
|
Показатель |
Лёгкая форма |
Тяжёлая форма |
Молниеносная форма |
|
Частота стула в сутки |
<4 |
>6 |
>10 |
|
Примесь крови в стуле |
Периодически |
Часто |
Постоянно |
|
Температура, °С |
Нормальная |
>37,5 |
>37,5 |
|
Пульс |
Нормальный |
>90 |
>100 |
|
Уровень гемоглобина |
Нормальный |
<75% нормы |
<60% нормы |
|
СОЭ, мм/ч |
<30 |
>30 |
>30 |
|
Результаты рентгенологического исследования |
Специфичные изменения не выявляются |
Газ, отёчность стенки, «пальцевые вдавления» |
Дилатация |
|
Клинические симптомы |
Не выражены |
Болезненность при пальпации живота |
Вздутие живота и болезненность |
Критерии обострения средней тяжести занимают промежуточное положение между показателями, характеризующими тяжёлые и лёгкие формы язвенного колита.
Диагноз язвенного колита устанавливают на основании оценки клинической картины болезни, данных эндоскопического и рентгенологического методов исследования.
Эндоскопическая картина
По эндоскопической картине выделяют четыре степени активности воспаления.
- I степень (минимальная) характеризуется отёком слизистой оболочки, гиперемией, отсутствием сосудистого рисунка, лёгкой контактной кровоточивостью, мелкоточечными геморрагиями.
- II степень (умеренная) — наряду с отёком, гиперемией, зернистостью, контактной кровоточивостью отмечают наличие эрозий, сливных геморрагии, фибринозного налёта на стенках кишки.
- III степень (выраженная) характеризуется появлением множественных сливающихся эрозий и язв на фоне вышеописанных изменений в слизистой оболочке. В просвете кишки — гной и кровь.
- IV степень (резко выраженная) — кроме перечисленных, изменений находят формирование псевдополипов и кровоточащих грануляций.
В стадии ремиссии слизистая оболочка утолщена, сосудистый рисунок восстановлен, но не полностью, и несколько перестроен. Могут сохраняться зернистость слизистой оболочки, утолщённые складки.
Ирригография
При ирригографии для активной стадии процесса характерны следующие рентгенологические признаки: отсутствие гаустр, сглаженность контуров, изъязвления, отёк, зубчатость, двойной контур, псевдополипоз, перестройка по продольному типу складок слизистой оболочки, наличие свободной слизи. При длительно текущем язвенном колите из-за отёка может развиться утолщение слизистой и под- слизистой оболочек. После опорожнения толстой кишки от сульфата бария выявляют отсутствие гаустр, преимущественно продольные и грубые поперечные складки, язвы и воспалительные полипы.
Рентгенологическое исследование имеет большое значение не только в диагностике самого заболевания, но и его осложнений, в частности острой токсической дилатации толстой кишки. С этой целью выполняют обзорную рентгенографию брюшной полости.
Дифференциальная диагностика
Клиническая картина язвенного колита требует проведения дифференциальной диагностики с большим числом заболеваний толстой кишки инфекционной и неинфекционной этиологии. Первая атака болезни может протекать под маской острой дизентерии. Правильной диагностике помогают данные ректороманоскопии и бактериологического исследования.
Сальмонеллёз нередко симулирует картину язвенного колита, так как протекает с диареей и лихорадкой, но в отличие от него кровавая диарея появляется только на 2-й неделе болезни. Из других форм колита инфекционного генеза, требующих дифференциации от язвенного колита, следует отметить гонорейный проктит, псевдомембранозный энтероколит, вирусные заболевания. Наиболее сложна дифференциальная диагностика между язвенным колитом, болезнью Крона и ишемическим колитом. Ниже приводятся основные отличительные признаки этих заболеваний (табл. 2).
Таблица 2
|
Признаки |
Ишемическая болезнь толстой кишки |
Язвенный колит |
Болезнь Крона |
|
Начало |
Острое |
Часто постепенное |
Постепенное |
|
Возраст 50 лет и старше |
80% |
Меньше 10% |
Меньше 5% |
|
Кровотечения из прямой кишки |
Единичные |
Регулярные |
Нехарактерны |
|
Формирование стриктур |
Характерно |
Нехарактерно |
Характерно |
|
Сопутствующие заболевания сердечнососудистой системы |
Характерны |
Редки |
Редки |
|
Течение заболевания |
Быстро меняющееся |
Хроническое, реже острое |
Хроническое |
|
Сегментарность поражения |
Характерна |
Нехарактерна |
Характерна |
|
Характерная локализация |
Левый изгиб, нисходящая кишка, сигмовидная кишка, поперечная ободочная кишка |
Прямая кишка, в ряде случаев поражение более проксимальных сегментов толстой кишки |
Терминальный, илеит, правая половина толстой кишки, тотальный колит |
|
«Пальцевые вдавливания» на рентгенограммах |
Характерны |
Очень редки |
Нехарактерны |
|
Гистологические проявления |
Макрофаги, содержащие гемосидерин |
Крипт-абсцессы |
Саркоидные гранулёмы |
Савельев В.С.
Хирургические болезни
medbe.ru
Неспецифический язвенный колит (НЯК) - Диагностика
Диагностика
Диагноз язвенного колита устанавливают на основании оценки клинической картины болезни, данных ректороманоскопии, эндоскопического и рентгенологического исследований.
По эндоскопической картине выделяют четыре степени активности воспаления в кишке: минимальная, умеренная, выраженная и резко выраженная.
I степень (минимальная) характеризуется отеком слизистой оболочки, гиперемией, отсутствием сосудистого рисунка, легкой контактной кровоточивостью, мелкоточечными геморрагиями.
II степень (умеренная) определяется отеком, гиперемией, зернистостью, контактной кровоточивостью, наличием эрозий, сливными геморрагиями, фибринозным налетом на стенках.
III степень (выраженная) характеризуется появлением множественных сливающихся эрозий и язв на фоне описанных выше изменений в слизистой оболочке. В просвете кишки гной и кровь.
IV степень (резко выраженная), кроме перечисленных изменений, определяется формированием псевдополипов и кровоточащих грануляций.
В стадии ремиссии слизистая оболочка утолщена, сосудистый рисунок восстановлен, но не полностью и несколько перестроен. Может сохраняться зернистость слизистой оболочки, утолщенные складки.
В ряде стран для оценки эндоскопической активности язвенного колита пользуются эндоскопическим индексом, предложенным Рахмилевичем, который учитывает те же признаки, оцененные в баллах.
| Эндоскопический индекс Рахмилеьича (1989) 1. Рассеивающие свет грануляции на поверхности слизистой оболочки (зернистость): нет — 0, есть — 2. 2. Сосудистый рисунок: нормальный — 0, деформированный или размытый — 1, отсутствует — 2. 3. Кровоточивость слизистой оболочки: отсутствует — 0, небольшая контактная — 2, выраженная (спонтанная) — 4. 4. Повреждения поверхности слизистой оболочки (эрозии, язвы, фибрин, гной): отсутствуют — 0, умеренно выражены — 2, значительно выражены — 4. |
Нередко при высокой активности поверхность слизистой оболочки кишки сплошь покрыта фибринозно-гнойным налетом, после удаления которого обнаруживается зернистая диффузно кровоточащая поверхность с множественными язвами различной глубины и формы без признаков эпителизации. Для язвенного колита характерны округлые и звездчатые язвы, язвы-отпечатки, обычно не проникающие глубже собственной пластинки слизистой оболочки, редко — в подслизистый слой. При наличии множественных микроязв или эрозий слизистая оболочка выглядит как изъеденная молью.
Для язвенного колита в активной стадии процесса при исследовании с бариевой клизмой характерны следующие рентгенологические признаки: отсутствие гаустр, сглаженность контуров, изъязвления, отек, зубчатость, двойной контур, псевдополипоз, перестройка по продольному типу складок слизистой оболочки, наличие свободной слизи. При длительно текущем язвенном колите из-за отека может развиться утолщение слизистой и подслизистой оболочек. В результате увеличивается расстояние между задней стенкой прямой кишки и передней поверхностью крестца.
После опорожнения толстой кишки от бария выявляются отсутствие гаустр, преимущественно продольные и грубые поперечные складки, язвы и воспалительные полипы.
Рентгенологическое исследование имеет большое значение не только для диагностики самого заболевания, но и его тяжелых осложнений, в частности острой токсической дилатации толстой кишки. Для этого выполняется обзорная рентгенография брюшной полости. При I степени дилатации увеличение диаметра кишки в ее самом широком месте составляет 8-10 см, при II — 10 — 14 см и при III — свыше 14см.
В процессе лечения атаки язвенного колита наблюдается положительная динамика всех основных рентгенологических проявлений болезни — уменьшения длины, калибра и тонуса кишки. Это обусловлено тем, что во время ирригоскопии указанные изменения проявляются спазмом, а не органическим сужением, характерным для гранулематозного колита и туберкулеза кишечника.
Статьи по теме
Ответим на вопросы и подберем специалиста
proctolog.org
Эндоскопическая картина неспецифического язвенного колита :: Лечение и профилактика колита

Неспецифический язвенный колит
характеризуется прерывистостью поражения. Аф-
тоидные язвы — наиболее ранние показатели заболевания. Они
неравномерно распределяются по слизистой оболочке и в отличие от язвенного колита имеют четкие границы. В зависимости от степени активности процесса язвы могут исчезать или, наоборот, увеличиваться в размерах. Описаны «проникающие» язвы, сливающиеся затем в продольные. Сочетание продольных и поперечных
язв с участками неизмененной слизистой оболочки создает характерную картину «булыжной мостовой». Исходом воспаления является сужение пораженных участков в результате воспалительных и фиброзных изменений в стенке кишки. Иногда на рентгенограммах можно видеть одновременно 3 стадии развития процесса у одного и того же больного: в одном сегменте кишки — афтоидные язвы, в другом — картину «булыжной мостовой», в третьем — стриктуру.
Эндоскопическая картина при язвенном колите определяется стадией процесса в момент исследования. В одних случаях находками колоноскопии являются гиперемия, зернистость и рыхлость слизистой оболочки, в других — потеря складчатости, обширные зоны
изъязвлений, псевдополипоз. В тяжелых случаях слизистая оболочка разрушается на значительном участке; при этом выявляют кровоточащую внутреннюю поверхность кишки, гной и кровь в ее просвете. В последние годы колоноскопию широко используют для
диагностики неспецифического язвенного колита. Противопоказанием к ней остаются только тяжелые острые случаи из-за опасности перфорации.
Ранние эндоскопические признаки болезни Крона — афтоидные
язвы на фоне неизмененной слизистой оболочки. По мере прогрес-
сирования процесса язвы увеличиваются в размерах, принимают
линейную форму. Сочетание выступающих в просвет кишки островков сохранившейся слизистой оболочки с продольными и поперечными язвами создает картину «булыжной мостовой», аналогичную
той, что наблюдается на рентгенограммах. Сегментарность и асимметричность поражения — также характерные эндоскопические черты болезни Крона. В то же время в 10—15% случаев при болезни
Крона толстой кишки может выявляться диффузное поражение, неотличимое от эндоскопической картины неспецифического язвенного колита. Дифференцировать эти два заболевания в такой ситуации удается лишь по результатам многократных гистологических исследований, проводимых в процессе динамического контроля за больными.
Современные методы лечения неспецифического язвенного ко-
лита и болезни Крона. Неясность этиологии неспецифического язвенного колита и болезни Крона затрудняет их лечение. Применяемая в настоящее время терапия является по сути эмпирической,
и поиски препаратов, обладающих антибактериальным, противовоспалительным и иммунодепрессивным действием, ведутся на основе
распространенной теории возникновения обоих заболеваний, признающей ведущую роль антигенов кишечного происхождения, под воздействием которых происходит изменение реактивности и воспаление кишечника.
Требованиям, предъявляемым к препаратам, в первую очередь отвечали

Неспецифический язвенный колит
Врач проктолог второй категории
Уважаемый Александр!
При НЯКе есть абсолютные и относительные показания к оперативному вмешательству. По данным статистики, около 20-30 % пациентов с НЯКом подвергаются оперативному вмешательству по поводу НЯК на протяжении жизни.
К абсолютным показаниям к операции при НЯКе относится острая хирургическая патология . К относительным показаниям относится рефрактерность к базисной консервативной терапии , отставание в росте и развитии у детей.
Показания к оперативному лечению определяет лечащий врач-проктолог, согласовывая такое решение с пациентом.
При НЯКе стандартным оперативным оперативным вмешательством является—тотальная колпроктэктомия с выведением концевой илеостомы или же с формированием резервуарных удерживающих конструкций из тонкой кишки .
Чтобы определить тактику лечения заболевания, надо наблюдаться у проктолога, проходить курсы базистной и поддерживающей терапии, инфузионную терапию.
НЯК явяется хроническим заболеванием, которое требует к себе серьезного отношение .
К операции надо подходить очень взвешено и только при наличии к ней показаний. Так как, у каждой операции есть свои «за» и «против».
Источники: pishevod.ru, www.health-ua.org
Комментариев пока нет!Это полезно знать

Неспецифический язвенный колит кишечника симптомы и лечение у взрослых
Причины возникновения язвенного колита, его симптомы и лечение Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни Грыжа диафрагмы может быть ...

Меню при остром колите кишечника
Колиты – это воспалительные заболевания слизистой оболочки кишечника. Острая форма колитов возникает из-за неправильного питания, инфекции ...

Хронический колит мкб 10 международная классификация болезней
Клинические проявления, диагностика и общие сведения см. Язвенный колит неуточненный Легкая и среднетяжелая атака Терапия заключается в назначении суппозиториев с месалазиномили ректальной пены ...
kolitis.ru










